Elsi Briceño, Profesora Asistente, Cátedra de Microbiología, Facultad de Odontología, U.C.V
Marianella Perrone, Profesora Titular, Instituto de Investigaciones Odontológicas Dr. Raul Vincentelli.
Germán Pardi, Profesor Titular, Jefe de la Cátedra de Microbiología, Facultad de Odontología, U.C.V
Carolina Guilarte, Profesora Asociado, Jefe del Departamento de Ciencias Básicas II, U.C.V
Lucrecia Arvelo, Profesora de la Cátedra de Neumonología, Facultad de Medicina, U.C.V.
Resumen. |
En 1950, en Estados Unidos y en otros países occidentales se observó una prolongada disminución de las tasa de infección y mortalidad producida por Mycobacterium tuberculosis hasta la mitad del decenio de 1980. Desde entonces, los casos de Tuberculosis (TBC) han vuelto a aumentar en Estados Unidos, Europa y especialmente África(1). La Organización Mundial de La Salud ha estimado que en el mundo existen unos 2.000 millones de personas infectadas por el bacilo de Koch, de las cuales del 10% a 12% enfermarán durante toda su vida. Existen unos 20 millones de enfermos de TBC de los que casi 3 millones fallecen anualmente. Cada año se producen 8 millones de casos nuevos, de los cuales el 50% son fuentes de contagio que infectan al 1% de la población. 95% del impacto de la TBC lo sufren países en vías de desarrollo, de estos, 22 concentran el 80% del total de los casos de TBC del mundo(2).
Venezuela no escapa de esta realidad y la Organización Panamericana de la Salud señala que el índice de personas afectadas en este país para el año 2002 varía de 20 a 26 pacientes por cada 100.000 habitantes. El número de pacientes fallecidos alcanza 4,2% siendo los más afectados aquellos con edades comprendidas entre 15 y 49 años(3).
El diagnóstico de esta enfermedad es complejo ya que deben ser considerados aspectos epidemiológicos, clínicos, radiológicos y esencialmente bacteriológicos para dar un diagnóstico certero de la misma.
Criterios epidemiológicos.
Entre los parámetros epidemiológicos de importancia a tomar en cuenta tenemos: nivel socioeconómico, vivienda (hacinamiento), desnutrición, antecedentes de drogas y alcohol, deterioro de programas de control de la enfermedad, la presencia de VIH/SIDA y un factor de suma importancia la drogo resistencia de las cepas de M.. tuberculosis(4,5,6). En los países desarrollados, la mayoría de los casos de TBC se deben a reactivaciones endógenas(5).
En cuanto al Virus de Inmunodeficiencia humana (VIH) se presentan situaciones importantes. Las personas con TBC latente que adquieren VIH tienen riesgo mucho mayor de sufrir una reactivación, conforme desciende su capacidad inmunitaria.
Los individuos que presentan coinfección por VIH o SIDA tienen mayor riesgo de adquirir otras enfermedades como la TBC y los adultos jóvenes con VIH y TBC activa pueden transmitir esta enfermedad a sus familiares(6).
La baja detección de casos es un problema que contribuye a la propagación de la enfermedad, factores como: problemas generales de acceso a los servicios de salud, falta de confianza en dichos servicios, el hecho de que los pacientes no reconocen sus síntomas como graves, los médicos no consideran la TBC como un problema de salud y la falta de recursos materiales, han contribuido a que se incremente el número de casos no diagnosticados considerando que sólo 2/3 de estos se reportan(6).
Criterios clínicos y radiológicos.
Entre los síntomas clásicos que se encuentran en la enfermedad pulmonar tenemos: la tos, en un principio seca y posteriormente productiva con secreción purulenta y sangre que varia desde esputo hemático hasta hemoptisis(4), fiebre, diaforesis, sudoración nocturna, astenia, anorexia, pérdida de peso, dolor torácico(7,8). Factores predisponentes como: antecedentes de TBC, Bronquitis crónica, neoplasias, diabetes, VIH, alcoholismo, y drogadicción son igualmente importantes de considerar en pacientes sospechosos de padecer TBC(8).
Entre las características que se toman en cuenta en el estudio radiológico se describen:
Condensación parenquimatosa (unilobular, multilobular y segmentaria), atelactasia, linfadenopatia (hiliar, paratraqueal y prominencia hiliar), efusión pleural (derrame, empiema, pleuritis), tuberculosis miliar (difusa, localizada, asimetría), complicaciones (neumotórax, cavitación, compresión traqueal) (8).
Diagnóstico bacteriológico.
Observación Microscópica.
La observación de M. tuberculosis es uno de los métodos más usados en bacteriología a través de la coloración de Ziehl Neelsen y Kinyoun entre otras. La coloración de Ziehl Neelsen es la más usada a los fines de observar los bacilos ácido alcohol resistentes, los cuales se tiñen de color rojo, el bacilo se dispone de forma aislada o formando, agregados que adoptan las formas de letras L, V, X o Y. Así mismo las micobacterias tienen la capacidad de unirse a colorantes fluorescentes como la auramina y rodamina lo cual permite visualizarlas de color amarillo(9 10).
Aislamiento de Micobacterias en medios de cultivo.
Para la recuperación de micobacterias se emplean diferentes medios los cuales pueden ser líquidos, como los caldos de Dubos, Middlebrook 7H9 o el de Bactec (12B y 13A) y sólidos no selectivos y selectivos debido a la adición de uno o más antimicrobiano (9 10).Los medios sólidos pueden ser formulados a base de huevo como el medio Lowenstein Jensen, o semisintéticos, con base en agar, como los medios Milddlebrook 7H9 y 7H11. Asimismo, los medios Milddbrook 7H9 y 7H11 permiten la identificación temprana a través del método de capa delgada de M. tuberculosis. La elección del medio de cultivo dependerá de la muestra clínica recolectada(9).
Los métodos radiométricos Bactec, permiten la detección de M. tuberculosis en un tiempo promedio de 7 a 13,1 días y 13,7 a 21,8 días para las muestras con baciloscopia positivas y negativas respectivamente. Los métodos no radiométricos como el Septi-Check AFB System, el sistema provee resultados tan buenos como los sistemas radiométricos solo que estos no generan desechos radioactivos.(9)
La identificación de las especies es fundamental y para ello se utilizan diversas características biológicas y metabólicas, el primer paso es la clasificación de las especies en grupos, en función de su crecimiento (de crecimiento lento y rápido) y de la pigmentación de las colonias (escotocromógenos, fotocromógenos y no cromógenos)(10 11). Otros aspectos que hay que considerar para la identificación de micobacterias son: temperatura y velocidad de crecimiento, morfología de la colonia, producción de niacina, catalasa semicuantitativa, a temperatura ambiente estable al calor (68º C), reducción de nitratos, arisulfatasa de 3 días, tolerancia al cloruro de sodio, hidrólisis del Tween-80, ureasa y reducción del telurito.(9 10 11 12).
La prueba de sensibilidad a los antibióticos requiere de técnicas especiales, diferente a la que se emplea para otras bacterias. Entre los métodos utilizados se encuentra el de proporciones Múltiples de Canetti, que consiste en evaluar la proporción de bacilos resistentes que existe en una población de M. tuberculosis. Para ello, debe utilizarse un inóculo que, sembrado en el medio Lowenstein Jensen, de un número abundante de colonias que se puedan contar, posteriormente se siembra de nuevo en el medio Lowenstein Jensen con y sin antibiótico. Otro método empleado es el sistema radiométrico BACTEC, el cual mide el crecimiento de la bacteria por la utilización de un substrato radioactivo en presencia de una concentración determinada de droga obteniendo resultados fiables y más rápidos que por el método de proporciones(9 11 13).
Características Estomatológicas.
La TBC en la cavidad bucal se puede presentar de manera primaria o secundaria.
Una lesión primaria puede desarrollarse como consecuencia de una contaminación directa de los tejidos duros y blandos a través de esputo de los pacientes. La lesión primaria se ha asociado a una úlcera(14).
La úlcera tuberculosa aparece en el 3,5% de los pacientes con TBC sistémica. Se caracteriza por tener bordes elevados indurados y fondo crateriforme. Las lesiones secundarias son producidas por una diseminación hematógena y desarrolla lesiones del tejido periodontal(14).
La lesión primaria suele manifestarse como una úlcera mientras que la lesión secundaria suele manifestarse en la mucosa bucal. Las características de las úlceras son variables, pueden ser ovaladas, circunscritas, de bordes elevados, color violáceo, de fondo granuloso, no suelen sobrepasar el centímetro de diámetro, puede ser única o múltiples, estar ubicadas en lengua, paladar, labio, comisura labial, carrillos, alvéolos dentarios y encía(15, 16, 17, 18, 19,20, 21, 22, 23, 24, 25, 26, 27,28,29).
Otras lesiones que se describen producto de la TBC en cavidad bucal es el goma tuberculoso diagnostico diferencial del goma producido en la sífilis, así mismo se han reportado lesiones que han sido asociadas a la presencia del bacilo que incluyen formas verrucosas y vegetantes o fungosas sobre la mucosa bucal. Otras entidades pueden mostrar pápulas o nódulos gingivales rojos violáceos, que recuerdan lupus vulgaris de preferencia labial y mucosa, concomitante con linfodenopatías regionales y en algunos casos puede causar macroqueila(30,31).
Asimismo la alteración periodontal también ha sido descrita en la literatura, Avdnonina y col. (1993)(32), al estudiar un grupo de 113 pacientes con diagnóstico a nivel bucal de periodontítis y a nivel sistémico de TBC extrapulmonar, observó que el 37.2%, de los pacientes presentó áreas de enfermedad localizada con lesiones tipo vegetativa e inflamación granulomatosa. Se ha sugerido que la presencia de enfermedad periodontal previa es una característica importante para que los bacilos pueden producir daño al tejido(32, 33).
Marker y col (2002), estudiaron lesiones en encía con cuadro sugerente de gingivitis, en el que se encontró un intenso infiltrado de células plasmáticas policlonales, células presentes en procesos relacionados con infecciones fúngicas, TBC o lesiones malignas(34).
La parotiditis por TBC y La linfoadenitis cervical tuberculosa también se suma a la lista de manifestaciones de TBC tanto primaria como secundaria(35).
Materiales y métodos.
Para este estudio se tomo en cuenta los datos epidemiológicos, criterios clínicos radiográficos, diagnóstico microbiológico (Baciloscopia, cultivo en Löwentein Jensen) y evaluación estomatológica de 15 pacientes que asistieron al servicio de Tisiología, del Hospital Simón Bolívar.
Resultados.
Datos epidemiológicos.
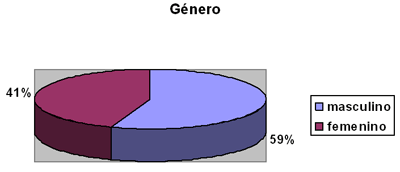
El 59% de los pacientes eran del género masculino y 41% del género femenino.
Datos epidemiológicos.
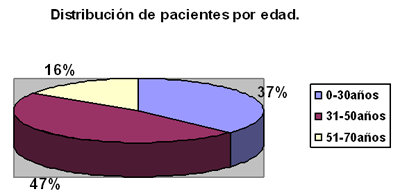
Tal y como se puede evidenciar del gráfico anterior, el grupo de pacientes que predominó en el estudio fueron aquellos con edades comprendidas entre 31 y 50 años de edad (47%).
Datos epidemiológicos.
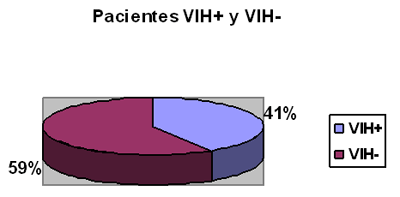
El 59% de los pacientes fueron VIH- y 41% de los pacientes VIH+.
Datos epidemiológicos.

32% de los pacientes presentaron como hábito asociado consumo de alcohol y 30% de los pacientes presentó como hábito asociado el consumo de drogas.
Características Clínicas radiológicas.
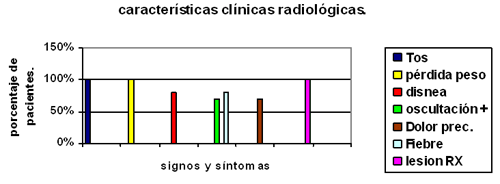
La tos, pérdida de peso, y lesión radiográfica fueron los criterios más significativos en la evaluación clínica de los pacientes con un 100%, seguidos de disnea y fiebre con un 80%

47,05% de los pacientes reunió todos los criterios tomados e cuenta para el diagnostico e TBC, 23,5% de los pacientes reunió criterios epidemiológicos, clínicos y radiológicos positivos sin embargo presento BK y cultivo +, igual porcentaje presentó criterios positivos a la epidemiología, clínica y radiología, BK+ y cultivo- y 5,8% presentó criterios positivos a epidemiología, clínica y radiografía positivas, BK y cultivo-.
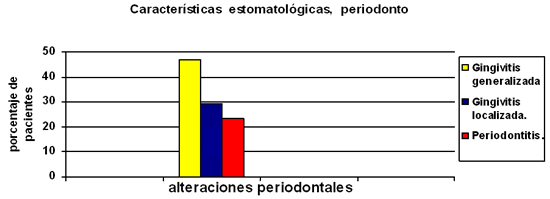
47,05% de los pacientes presentaron gingivitis generalizada, 29,4% localizada y un 23,5% presentaron un cuadro sugerente de periodontítis.
Discusión.
La TBC es una enfermedad infecciosa, una de las más importantes del mundo, no solo para el que la padece, sino para su entorno, traduciéndose esto en un problema de salud pública. La pobreza, las desigualdades e inequidades presentes en las diversas poblaciones, la incapacidad operativa en la detección y tratamiento adecuado de los casos diagnosticados, los cambios demográficos y el VIH, son sin duda factores claves para que se continúe desarrollando la TBC(36, 37, 38).
La edad promedio y sexo de los pacientes de esta investigación coincide con diversos estudios como el realizado por Godoy, (2001)(39) en 905 pacientes durante los años 1992 y 1998 en la Provincia de Lleida, España, para el cual el grupo más afectado fue el género masculino entre 30 y 44 años, sin embargo Santos, (2003)(40) en un estudio retrospectivo entre 1997 y 2002 realizado en la Delegación Provincial de Sanidad de Toledo, refiere que el grupo de edad de mayor porcentaje entre 335 casos bacilíferos fue el correspondiente al grupo entre 15 y 24 años seguido del grupo entre 25 y 34 años y el género más afectado fue el masculino.
En cuanto a la frecuencia según género, Rigo, (2003)(41) señala que existen estimaciones mundiales sobre la incidencia de la enfermedad en el género masculino inclusive con una proporción definida de 70%, y menciona ciertos diferencias entre hábitos y estilo de vida que hace más vulnerable al sexo masculino para contraer la infección(41, 42, 43).
El consumo de drogas y alcohol, VIH, situaciones de riesgo como la problemática social, prisión, entre otros, son factores asociados que pueden incrementar la adquisición y desarrollo de la TBC en el género masculino(42, 43).
El 72% de los pacientes examinados no presentó hábitos de drogas asociados, lo cual pareciera no arrojar un resultado estadísticamente significativo, por la baja frecuencia de casos, sin embargo, una vez expuesto los análisis de los grupos por separado, la asociación de drogas y alcohol en los pacientes VIH+ con TBC es significativamente elevada con 50% y 30% respectivamente.
Los signos y síntomas de la TBC pulmonar son variados, la tos seca con posterior expectoración, con secreción purulenta o hemoptisis es un signo significativo en la enfermedad, la fiebre, diaforesis, sudoración, pérdida de peso, fatiga, disnea, y linfoadenopatias, son otros de los signos y síntomas descritos en la literatura(4,10, 11).
Todos los pacientes de este estudio presentaron, como principales signos la tos con expectoración, pérdida de peso con desnutrición y lesión radiográfica con la presencia de cavernas y un fibrotorax. El fibrotorax ha sido descrito en casos de larga data con reinfección como lo refiere Bustamante, lo cual coincide con las características del paciente que evidenció esta lesión(44). Estos resultados son estadísticamente significativos, así el 100% de los pacientes evaluados presentaron criterios relevantes en el diagnóstico de TBC.
En este estudio la frecuencia de lesiones observadas radiograficamente fue elevada. En el 100% de los pacientes se observó la presencia de lesiones pulmonares, que describían cavernas unilaterales y bilaterales coincidiendo con lo que señalado por Cecil y Godoy(26); sin embargo, en algunas ocasiones la lesión puede presentar aspectos que difieren de los clásicos y complican el diagnóstico o simplemente no se presenta lesión radiográfica(45).
Los signos y síntomas son indicadores importantes de la enfermedad más no son concluyentes para dar el diagnostico definitivo, las pruebas indudables son las microbiológicas ya que permiten la observación del bacilo y obtención del crecimiento bacteriano,(4, 6, 7, 8, 46). Sin embargo, la literatura reporta y es parte de los resultados de este estudio, que no siempre las pruebas microbiológicas dan resultados positivos aun en presencia segura de la enfermedad(46).
En este estudio 47% del grupo general presento BK positivo, otro 53% aun teniendo clínica y radiografía sugerente de TBC pulmonar y que a través del tiempo respondieron favorablemente al tratamiento contra la enfermedad fueron negativos en el BK.
La TBC pulmonar con baciloscopia de esputo negativa plantea dificultades debido al lento crecimiento de M. tuberculosis en los medios tradicionales de cultivo y a la necesidad de utilizar exploraciones invasivas.
El BK permite a través de la tinción, de manera fácil y rápida observar los bacilos que pueden presentarse de manera aislada o congregados, sin embargo, la sensibilidad es menor que los medios de cultivo, esta depende de factores tales como: tipo de muestra, número y concentración de micobacterias presentes, técnica de coloración utilizada, tiempo dedicado a la observación, actitud y perseverancia del microscopista ante una muestra sospechosa de tuberculosis(47).
La proporción de BK positivos en esta investigación correspondió a 75% y 65% de cultivos positivos para M. tuberculosis, ahora bien realizando la correlación entre ambos resultados se observó que la frecuencia de estas dos pruebas positivas para un mismo paciente fue baja ya que tan solo 47% fueron positivos en ambas pruebas.
En la literatura se han reportado diferentes casos de de BK negativos con otras pruebas confirmatorias para M. tuberculosis, positivas(39).
En cuanto a las lesiones bucales encontradas en estos pacientes todas se presentaron en el periodonto bajo las formas clínicas de gingivitis y algunos cuadros sugerentes de periodontítis, lo cual es interesante si se revisa la literatura ya que diversos autores señalan que la úlcera tuberculosa en cavidad bucal es la lesión más común producto de esta enfermedad, por lo general descrita como manifestación primaria(14, 15, 16, 17).
El estado del periodonto previo a la TBC, factores relacionados con el bacilo y el sistema inmunológico del paciente son importantes, para vencer barreras iniciales contra la colonización que crean los microorganismos residentes de la cavidad bucal, específicamente en la placa dental como lo han señalado, Marsh y Martin (1999)(48).
Dimitrakopoulos y col. (1991)(47) señalan que normalmente la mucosa bucal permanece intacta debido a mecanismos naturales de resistencia hacia M. tuberculosis y otros agentes microbianos. Estos autores le atribuye la resistencia a la presencia de las enzimas presentes en la saliva, así como su efecto de barrido, la presencia de anticuerpos, microorganismos propios de cavidad bucal, y la estructura epitelial.
La siembra de los bacilos puede ser directa o por vía hematógena. Lo que es evidente es que la exploración y adecuado diagnóstico de las lesiones de TBC en cavidad bucal cuenta con una desventaja al igual que otras zonas y sistemas del cuerpo, la poca cantidad de bacilos capaces de ser detectados por BK e inclusive por cultivo(49).
La técnica de Reacción en Cadena de la Polimerasa (RCP) ha sido ampliamente descrita en cavidad bucal, para identificación de virus y agentes infecciosos, el aplicarlo a M. tuberculosis y amplificar genoma es de suma importancia porque describe igualmente el riesgo existente para el personal de salud y contactos de los pacientes que en un momento dado pueden ser susceptibles a ser contagiados(50, 51, 52, 53, 54).
En la cavidad bucal así como en diversas partes del organismo, puede que no se concentre la cantidad de bacilos necesarios para ser observados en BK, en muestras con poca concentración de bacilos La técnica de RCP ha sido aplicada permitiendo evidenciar la presencia de estos microorganismos.
Conclusiones.
El grupo de pacientes evaluados presento criterios clínicos, radiológicos y microbiológicos que permitieron diagnosticar la enfermedad, sin embargo los porcentajes presentados como positivos no alcanzan la mitad de los pacientes evaluados, la tuberculosis requiere de un diagnóstico microbiológico concienzudo ya que se trata de identificar un microorganismos de características de crecimiento complejas, técnicas de biología molecular sugieren una mayor certeza en el diagnóstico de distintos tipos de tuberculosis.
En cavidad bucal no se pudo apreciar la presencia de lesiones ulcerosas, no obstante la literatura sugiere otras entidades que involucran al periodonto y que a través de biología molecular en especifico la técnica en reacción en cadena de la polimerasa, han permitido la identificación de bacterias del complejo tuberculosis.
Bibliografía.
|