Recibido para Arbitraje: 08/06/2015
Aceptado para Publicación: 25/12/2015
Este documento describe a groso modo la epilepsia, la cual presenta una serie de características clínicas y odontológicas que exigen un manejo específico. Es de gran importancia dejar de lado mitos con respecto a la epilepsia que hacen que muchas personas lo oculten por miedo a ser discriminadas, exponiéndose a riesgos innecesarios. Según la OMS “La epilepsia es una enfermedad cerebral crónica que afecta a personas de todo el mundo y se caracteriza por convulsiones recurrentes. Estas convulsiones son episodios breves de movimientos involuntarios que pueden afectar a una parte del cuerpo (convulsiones parciales) o a su totalidad (convulsiones generalizadas) y a veces se acompañan de perdida de la consciencia y del control de los esfínteres”, esta afección se debe diagnosticar mediante la realización de historias clínicas detalladas estableciendo las frecuencia, duración, y control medico. El tratamiento medico esta dirigido al control de las crisis mediante la utilización de medicamentos anticonvulsivos. En el abordaje odontológico debemos tener en cuenta los factores que pueden desencadenar una crisis convulsiva y en el tratamiento propiamente dicho es importante la habilidad del profesional y la organización del procedimiento a realizar para evitar complicaciones si se desencadena una crisis. El odontólogo debe tener el conocimiento necesario sobre el manejo del paciente con crisis convulsivas en la consulta, para manejar situaciones que se puedan presentar durante los procedimientos odontológicos.
Palabras clave: Epilepsia, Anticonvulsivos, Crisis Convulsiva, Aura, Descarga Neuronal
This document describes roughly epilepsy, which presents a series of clinical and dental features that require specific handling. It is of great importance put aside myths about epilepsy that make many people to hide it for fear of being discriminated against, being exposed to unnecessary risk. According to the OMS "epilepsy is a chronic brain disease that affects people from all over the world and is characterized by recurrent seizures. These seizures are brief episodes of involuntary movements that may affect a part of the body (partial seizures) or whole (generalized seizures) and are sometimes accompanied by loss of consciousness and sphincter control", this condition should be diagnosed by means of stories clinics detailed by setting the frequency, duration, and medical control. This medical treatment aimed at the control of crises through the use of antiseizure medications. In dental approach we should take into account the factors that can trigger a seizure and in the proper treatment is important to the skill of the professional and the organization of the procedure to avoid complications if it triggers a crisis. The dentist must have the necessary knowledge on the management of the patient with seizures in the query, to handle situations that can arise during dental procedures.
Key words: Epilepsy, anticonvulsants, seizure, Aura, Neuronal discharge
CORRESPONDENCIA: [email protected]
La epilepsia es un trastorno claramente delineado. Es un término utilizado para agrupar una serie de estados clínicos que se caracterizan por una tendencia a la aparición, a lo largo del tiempo, de fenómenos paroxísticos denominados crisis epilépticas. Es importante destacar que el cerebro humano normal es capaz de producir una convulsión epiléptica, reunidas a las circunstancias adecuadas. Una variedad de alteraciones metabólicas e hidroelectrolíticas, toxinas, alteraciones en los gases sanguíneos o lesiones cerebrales agudas pueden provocar convulsiones. Esas crisis epilépticas en pacientes no epilépticos se suelen denominar convulsiones ocasionales o aisladas y son especialmente en edad pediátrica el ejemplo más común lo constituyen las convulsiones febriles. La epilepsia es una alteración sumamente frecuente, se ubica segunda en prevalencia después de las enfermedades cardiovasculares. La incidencia de la epilepsia entre 1 y 2% de la población general. En líneas generales, el 20% de las epilepsias se manifiestan antes de los 10 años y el 80% antes de los 20 años. Por estas razones, el objetivo de este trabajo es definir, clasificar y describir los diferentes factores etiológicos de la epilepsia con el fin de que la atención odontológica de los pacientes que presentan esta condición sea mejor en un futuro.
Según la Organización Mundial para la Salud (OMS) La epilepsia es una enfermedad cerebral crónica que afecta a personas de todo el mundo y se caracteriza por convulsiones recurrentes Estas convulsiones son episodios breves de movimientos involuntarios que pueden afectar a una parte del cuerpo (convulsiones parciales) o a su totalidad (convulsiones generalizadas) y a veces se acompañan de pérdida de la consciencia y del control de los esfínteres. La epilepsia tiene un origen focal en el cerebro y las manifestaciones dependen del lugar del foco, las regiones en las que las descargas se diseminan y la depresión posticus de estas zonas1. Numerosos estudios han demostrado que la prevalencia de las epilepsias es considerablemente más alta en los países en vías de desarrollo que en los industrializados2,3,4. A pesar de utilizar un protocolo de investigación epidemiológico similar (World Health Organization. Research Protocol for Measuringthe Prevalence of Neurological Disorders in Developing Countries), se han reportado resultados discordantes quizás por uso de definiciones y grupos poblacionales en algunas ocasiones no comparables5,6,7. Mas sin embargo se calcula que el 0.5 – 1% de la población general tiene crisis epilépticas repetidas. Las convulsiones febriles, en cambio aparecen en el 3-4% de los niños8, teniendo una alta prevalencia en la Region de las Américas y constituyen un importante problema social y de salud publica9.
Pese a que el origen no está claramente establecido, puede aparecer en muchas ocasiones tras traumatismos craneocefálicos, anomalías en el desarrollo, tumores intracraneales, hipoglucemias, la supresión de determinados fármacos o cuadros febriles.
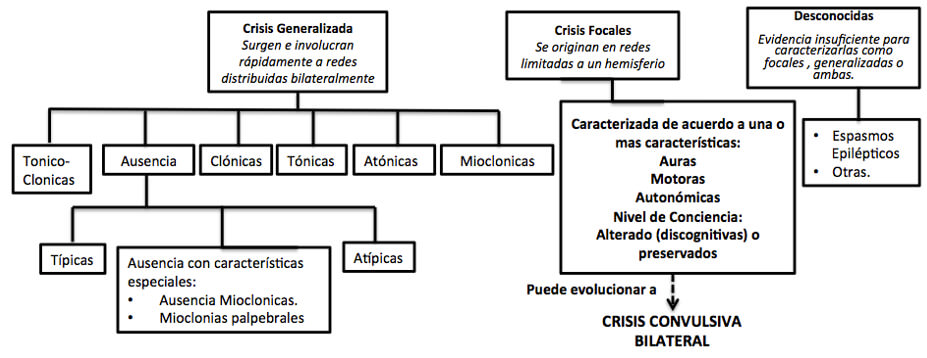
No todos los enfermos afectados de epilepsia presentan el mismo comportamiento clínico, ni los mismos cambios electroencefalográficos durante las crisis10. Las epilepsias se han clasificado de diferentes formas; mas sin embargo la clasificación propuesta por la ILAE en el 2010 es la mas utilizada hoy en día, la clasifica en:
Convulsiones Parciales o Focales
Para crisis focales, la distinción entre los diferentes tipos (por ejemplo parciales simples y parciales complejas) se ha eliminado. Es importante, sin embargo, reconocer que la alteración de la conciencia u otras características discognitivas, localización y progresión de los eventos ictales puede ser de importancia primordial para evaluar a los pacientes individuales y para fines específicos (por ejemplo diagnóstico diferencial de eventos no epilépticos de crisis epilépticas, ensayos aleatorizados, cirugía). Nada en esta recomendación impide la descripción de las crisis focales de acuerdo a éstas o a otras características.
El tipo más frecuente de epilepsia que afecta a 6 de cada 10 personas, es la epilepsia idiopática, es decir, la que no tiene una causa identificable. La epilepsia con causas conocidas se denomina epilepsia secundaria o sintomática. Dichas causas pueden consistir en:
Muchas de las situaciones de emergencia médica que podrían presentarse en la consulta odontológica tienen su origen en la ansiedad, destacan por su frecuencia las situaciones de síncope, hiperventilación, agravamiento de un cuadro de asma y epilepsia12. En la atención odontológica de un paciente con epilepsia es importante reconocer la existencia de factores desencadenantes de las crisis convulsivas los cuales debemos tener en cuenta para prevenirlas.
En el paciente con antecedentes de crisis epilépticas deberemos evaluar una serie de aspectos generales que pueden ser útiles con vistas a planificar el tratamiento odontológico. Es importante que al hacer la historia clínica se registre el tipo de crisis, la edad de inicio, la etiología, los fármacos que recibe, la frecuencia de las crisis y la fecha de la ultima crisis10. Para evitar una crisis durante el tratamiento odontológico debemos:
Habrá que realizar una interconsulta con el médico que tratante para conocer el estado actual de la enfermedad, su estabilidad y los fármacos que está tomando. Deberíamos posponer un tratamiento en aquellos pacientes no controlados, con crisis frecuentes o con factores desencadenantes inmediatos, ya que puede existir el riesgo de que se presenten crisis convulsivas durante la intervención. Así mismo, se deberá evitar aquellos medicamentos que puedan facilitar la crisis, especialmente los de administración intramuscular o intravenosa como narcóticos, simpaticomiméticos o contrastes yodados acuosos. Se considera importante controlar la ansiedad previa al tratamiento y evitar estados de estrés excesivo antes de éste. Es conveniente citarlo en horas de la mañana una vez haya tomado su medicación, al igual que realizar una planificación adecuada del tratamiento, con citas cortas y una analgesia y sedación adecuadas.
Hay que prevenir y educar para un buen control de biopelícula dental, así como llevar a cabo una evaluación previa de la hemostasia (especialmente cuando tratamiento consiste en la ingesta de ácido valproico).
Es fundamental conocer si las crisis van precedidas de un aura porque puede ser útil a la hora de ganar tiempo para eliminar todo aquello que pueda lesionar al paciente durante las convulsiones. Se debe utilizar abrebocas o cuñas de goma ya que permite eliminar los instrumentos de trabajo e impedir un cierre brusco de la mandíbula durante el episodio convulsivo.
Es importante evitar los estímulos que sean capaces de desencadenar la descarga neuronal que es el inicio de la convulsión, es decir, estados de hiper e hipoglicemia, síncopes por hipotensión o aquello que el paciente refiera que pueda estar relacionado con el inicio del episodio convulsivo.
La hiperplasia gingival asociada a medicamentos es una reacción adversa que aparece tras el uso sistémico de algunos fármacos, entre los cuales destacan los Anticonvulsivantes. La primera descripción de un medicamento que causó agrandamiento gingival fue informada en 1939 y se asoció con el uso de Fenitoína (Kimball 1939)17 la cual produce a largo plazo efectos, incluidos los rasgos faciales toscos y conjunción con la presencia de biopelícula dental, un agrandamiento gingival en el 50% de los pacientes que la utilizan (Angelopoulous y Goaz 1972)18, una teoría sobre la etiología de los agrandamientos gingivales inducidos por la fenitoína sugiere que la acumulación de poblaciones de fibroblastos genéticamente diferentes determinaría la acumulación de tejido conjuntivo como consecuencia de una reducción del catabolismo de la molécula de colágeno (Hanssell y Hefti 1991)13, también se describen células cebadas bloqueando el efecto de la hormona parotídea originando cambios óseos y radiculares (Hall y Angelopoulos 1986, citados por Goodman & Goodman23,citados por Lich & Vernon)24. Este agrandamiento gingival también suele aparecer en aproximadamente la mitad de los pacientes que están medicados con hidantoinas durante más de tres meses, alcanzando su máximo nivel entre el primer y segundo año de tratamiento. Aparece con más frecuencia en las superficies gingivales anteriores tanto superiores como inferiores. Las papilas comienzan a agrandarse haciéndose la encía más prominente y tendiendo a cubrir la corona clínica de los dientes. Por éste motivo habría que evitar los tratamientos de ortodoncia en estos pacientes o, en último caso, cambiar el fármaco que produce la hiperplasia, aunque no siempre es posible.
La prevención está basada en bajas dosis de los fármacos, alternativas medicamentosas y control estricto de la placa bacteriana consiguen sólo éxitos parciales en la regresión de la hiperplasia. Estas medidas higiénico profilácticas pueden ser coadyuvantes pero nunca determinantes en el tratamiento de la enfermedad.
La gingivectomía es una técnica quirúrgica antigua muy sencilla, que elimina completamente las bolsas periodontales y las hiperplasias con resultados estéticos predecibles. Entre sus desventajas tenemos indicaciones limitadas, herida amplia y dolorosa, cicatrización por segunda intención, riesgo a exposición de hueso, perdida de encía queratinizada por lo que debe ser realizada por especialista en esta área (Periodoncista).
No obstante, es importante eliminar la biopelícula dental de forma eficaz con una meticulosa higiene oral, evitar irritantes gingivales como el cálculo o las sobreextensión de restauraciones, y utilizar colutorios con clorhexidina o triclosán.
Se han de considerar las principales interacciones medicamentosas en las que se ven involucrados los fármacos anticonvulsivantes que tienen lugar por mecanismos farmacocinéticos, relacionados con la distribución y la biotransformación14. Con la prescripción de nuevos medicamentos: la carbamacepina puede producir hiposialia, retraso de la cicatrización, leucopenia, trombocitopenia y ataxia, y, si se administra junto a eritromicina, puede alterar su metabolización aumentando su toxicidad. El acido valproico puede dar somnolencia y produce unas disminución de la agregación plaquetaria, lo que posibilita la aparición de petequias y hemorragia ante el tratamiento quirúrgico bucal. La fenilhidantoina puede producir exantema, trastornos digestivos, hipocalcemia, anemia, hiperplasia gingival, aumento del metabolismo de otros fármacos y aumento de los rasgos faciales. Uso de fenitoína puede causar hiperplasia gingival reversible y otros efectos secundarios como hiperglicemia, nistagmo, agrandamiento de los labios entre otros1. Fenobarbital el cual introdujo para el tratamiento de las crisis epilépticas en 1912 por Hauptmann que en la actualidad, no es ni una opción preferida en los países industrializados pero sigue siendo ampliamente utilizado en el mundo en desarrollo, en pacientes adultos se han reportado casos de gingivitis pero son raros o hay una pobre documentación, mas sin embargo tiene efectos secundarios como somnolencia, dolor de cabeza, mareos, excitación o aumento de la actividad (especialmente en niños, nauseas y vómitos.
Por tanto, en estos pacientes no se deben administrar antiinflamatorios no esteroideos (AINES), ya que aumentaría el riesgo de hemorragia1, debido a que estos medicamentos se metabolizan en hígado y junto al fenobarbital u otros anticonvulsivantes que a veces se medican por tiempo prolongado puede alterar la función hepática, disminuyendo la producción de los factores de la coagulación.
Cuando sea indispensable realizar una exodoncia o cirugía oral a un paciente con epilepsia, se debe tener en cuenta la mayor incidencia de infecciones, hemorragia gingival posquirúrgica y el retraso en la cicatrización que puede ocasionar los Fármacos Anti Epilépticos (FAE). No hay contraindicación en lo referente al uso en estos pacientes de anestésicos locales en cantidades adecuadas10.
En los pacientes a los que les falten algunos dientes, será necesario reponerlos para evitar que la lengua se muerda entre estos espacios edéntulos durante alguna crisis. Se aconseja la prótesis fija siempre que sea posible, y en zonas posteriores se recomienda restaurar con caras oclusales metálicas para minimizar así, el riesgo a fracturas. En la zona anterior se utilizará materiales estéticos fáciles de reparar en caso de fracturas.
En el momento en que se produce la crisis epiléptica debemos:
En el manejo del paciente epiléptico, es importante para el odontólogo pueda completar en la historia clínica el tipo de epilepsia, la naturaleza de la crisis, la frecuencia y la gravedad de la misma, los factores desencadenantes de las crisis y el tipo y eficacia de la medicación que el paciente ha estado y esta tomando en la actualidad, el uso de fármacos anticonvulsivos y las eventuales interacciones con los fármacos utilizados en las terapias analgésicas y antibiótica dentro de la consulta odontológica. Debe conocer también las correctas técnicas de higiene bucal y el uso de coadyuvantes además del cepillo dental, el hilo dental, cepillos interproximales, enjuagues con digluconato de clorhexidina o con compuestos de amonio cuaternario, también algunos que contengan fluoruro de sodio para el uso diario y que pueden prevenir la enfermedad periodontal en estos pacientes, razón por lo cual es importante remitir el paciente con esta condición al periodoncista para que esté bajo su mantenimiento. Reconocer la enfermedad favorece la inclusión social ya que la epilepsia es un trastorno complejo, que al saber que es un indicativo de una disfunción neurológica el paciente oculta su condición.