Recibido para Arbitraje: 05/07/2015
Aceptado para Publicación: 20/ 09/2015
Los Trastornos Temporomandibulares (TTM) se describen como un grupo heterogéneo de condiciones clínicas caracterizadas por signos y síntomas que afectan los músculos masticatorios, la articulación temporomandibular (ATM) y las estructuras asociadas o ambas. Objetivo: determinar la prevalencia de signos y síntomas de TTM y posibles asociaciones entre signos y síntomas de TTM en niños y adolescentes que asistieron a consulta del postgrado de Odontopediatría de la Universidad Central de Venezuela, durante el periodo 2012-2013. Métodos: se realizó un estudio observacional, descriptivo, de corte transversal en 115 niños entre de 3 a 13 años, se utilizó la entrevista y el examen clínico. Resultados: Se encontró que el 47% de los niños tenía signos y síntomas asociados con trastornos temporomandibulares, incrementándose en el inicio de la dentición mixta; siendo las niñas en las más afectadas. La prevalencia de signos fue de 47% y el signo más prevalente fue sensibilidad a la palpación muscular y desviación durante la apertura y cierre. La prevalencia de síntomas fue de 17,4% y el síntoma más común fue el bruxismo (13,0%) y el dolor de cabeza (7,8%) Se encontraron asociaciones estadísticamente significativas con facetas de desgaste, sensibilidad en los músculos, bruxismo. Conclusiones: La alta frecuencia de signos y síntomas asociados con los trastornos temporomandibulares en niños debe tenerse en cuenta para implementar estrategias para el diagnóstico, prevención y tratamiento.
Palabras clave: Articulación temporomandibular, trastornos temporomandibulares , signos y síntomas, niños y adolescentes.
CORRESPONDENCIA: [email protected]
La Asociación Dental Americana (ADA) en 19831, y la Academia Americana de Dolor Orofacial (AAOP) en 19932, y luego en 19963, definen los trastornos temporomandibulares (TTM), como un término que abarca una serie de problemas clínicos que involucran la musculatura masticatoria, la articulación temporomandibular y las estructuras asociadas o ambas; se caracterizan por presentar, dolor en los músculos de la masticación, en la zona preauricular y el ATM, agravada por la manipulación o la función; limitaciones o desviaciones durante las excursiones mandibulares y ruidos articulares4,5,6,7.
A través del tiempo, se ha inferido que los TTM afectan solo a adultos, sin embargo, los estudios han demostrado que los signos y síntomas están presentes en todos los grupos etarios7,9,10, sin embargo, la prevalencia de signos y síntomas es menor en niños, aumenta con la edad particularmente durante la adolescencia.
En este sentido, la Academia Americana de Odontología Pediátrica (AAPD)4, reconoce que los trastornos de la articulación temporomandibular (ATM) se presentan ocasionalmente en bebés, niños y adolescentes, acepta la etiología multifactorial y plantea escasa correlación entre un factor etiológico único. La etiología involucra la interacción de factores biológicos, psicológicos y sociales con un fuerte componente biosicosocial11,12,13,14,15,16. La mayoría se caracterizan por ser leves y por lo tanto, más difíciles de detectar9,17.
Con frecuencia asisten a consulta niños con trastornos temporomandibulares (TTM) y el Odontopediatría debe realizar la detección temprana. Debemos considerar, que todo paciente que acuda a consulta se realice una evaluación del ATM, y los músculos de la masticación, independientemente de la aparente necesidad o no de tratamiento, con la finalidad de identificar signos y/ o síntomas subclínicos18,19. Los estudios sobre prevalencia de signos y síntomas de TTM en niños y jóvenes revelan tasas de prevalencia variables, en un rango de 6 % a 68 %20,21,22,23.
El objetivo de este estudio fue determinar la prevalencia de signos y síntomas de TTM y posibles asociaciones entre signos y síntomas de TTM que se presentan en niños y adolescentes entre las edades de 3-13 años de edad que asisten a la consulta del postgrado de Odontopediatría de la Universidad Central de Venezuela.
El estudio fue aprobado por el Comité de Bioética de la Facultad de Odontología de la Universidad de Central de Venezuela, identificado como: FO/UCV N° CB-Cat OP-018-2014. Todos los niños y sus representantes dieron permiso por escrito para participar en la investigación.
Se realizó un estudio descriptivo de corte transversal, de naturaleza cuantitativa no experimental, observacional, analítico y correlacional en una muestra no probabilística, escogida a conveniencia, constituida por 115 niños entre 3-13 años, agrupados de 3-5 años (35 niños) y de 6-13 años (80 niños), que asistieron a consulta entre las fechas programadas.
Los criterios de inclusión fueron: presentar historia clínica en el postgrado de Odontopediatría y consentimiento informado. Formaron parte de los criterios de exclusión: pacientes con comportamiento no colaborador, pacientes con: trastornos articulares congénitos y fracturas articulares, secuelas de parálisis infantil, anomalía craneofacial, síndromes, enfermedades sistémicas que puedan ocasionar patología articular secundaria a la enfermedad, enfermedades que se mimetizan con los TTM, discapacidad auditiva, mental o cognitiva, múltiples ausencias dentarias (+4), no estar recibiendo tratamientos ortodoncicos con aparatos extra orales (máscara facial, mentonera o facebow).
Se realizó la revisión de la historia clínica y se elaboraron dos instrumentos, uno empleado para la evaluación clínica y otro destinado a realizar una entrevista con los representantes y los niños, a las cuales debían responder “si” o “no”, referentes a síntomas subjetivos, detectados por ellos mismos. Para la recolección de datos se contó con un solo investigador que hizo la función de entrevistador y examinador.


Se indicó realizar los diferentes movimientos de la dinámica mandibular (apertura y cierre, protrusión y lateralidad); se registraron mediciones así como la presencia de ruidos articulares y dolor durante la realización de estos.
Se determinó usando una regla milimetrada, se tomó la distancia interincisal en la línea media, sin forzar la apertura, solicitando que realizase tres veces el movimiento y se registró la medida de mayor amplitud. A su vez esta medida se registró entre tres rangos (menores de 35 mm, entre 35,1 y 39,9 mm y mayor de 40 mm). Los registros menores de 35 mm se tomaron como signo de TTM.
Se considera la medición a partir del deslizamiento que efectúa la mandíbula en sentido lateral, desde la posición de máxima intercuspidación. Se tomó la medida en milímetros de la distancia entre la línea que separa los incisivos centrales superiores e inferiores. Los registros menores de 6 mm se tomaron como signo de TTM.
Se determina mediante regla milimetrada, colocada desde el borde incisal de incisivos superior hasta el inferior en la línea media, cuando la mandíbula realiza el movimiento protrusivo. Los registros menores de 6 mm se tomaron como signo de TTM.
Se registró si la línea media mandibular se desvió al menos 2 mm durante los movimientos de apertura y cierre.
Se solicitó al paciente que realizara los movimientos de la dinámica mandibular, se indagó si sentía dolor y su localización.
La palpación pretendió detectar dolor en los músculos temporales y maseteros. En este estudio se descartó explorar el músculo pterigoideo y los músculos intraorales, porque durante la evaluación previa había resultado molesto en todos los niños. Resultados similares fueron encontrados en otros estudios26.
Se realizó para determinar la presencia de dolor y/o ruidos.
Se detectó mediante la palpación suave de la articulación derecha e izquierda, colocando las puntas de los dedos sobre la cara externa de forma simultánea, realizada primero en reposo y después mientras el paciente realizaba movimientos lentos y repetidos de apertura y cierre.
Pueden percibirse situando las puntas de los dedos sobre las superficies laterales de la articulación e indicándole al paciente que realizara los diferentes movimientos mandibulares. Realizado sin el uso de estetoscopio, coincidiendo con otros autores27,28,29.
Mediante la ayuda de un espejo bucal examinamos la cavidad oral y anotamos la presencia o ausencia de facetas de desgaste dentales atribuidas a la presencia de una actividad parafuncional. La severidad del desgaste fue graduada en base a una escala de 3 puntos: grado (0) ausencia de desgastes; grado (1) desgaste en esmalte; grado (2) desgaste en esmalte y dentina.
Se aplicó una prueba piloto a 15 niños (9 niñas y 6 niños) con edades comprendidas entre 3-13 años de edad y una edad promedio de 9,53 años, en dos oportunidades con separación de 15 días, el grupo seleccionado no intervino en el estudio. Su objetivo fue estandarizar la técnica de recolección de datos y determinar la concordancia intra-examinador, con el fin de establecer la eficacia de los cuestionarios y la habilidad del investigador, evitar las fuentes de error de medición producidas por el método, el instrumento y el sujeto observado. Los datos obtenidos fueron analizados utilizando estadística kappa de Cohen.
Los valores del índice Kappa detectaron alta concordancia con variación para la mayoría de variables signos clínicos desde 0,80 hasta 0,84. Con la excepción de las variables bruxismo, dinámica mandibular (máxima apertura y movimientos de lateralidad y protrusiva) y facetas de desgaste que variaron desde 0,74 hasta 0,76 lo que indica una buena regular, pareciera justificarse por la dificultad en registrar las medidas en una población muy joven. También se encontraron niveles regulares de fiabilidad para todos síntomas subjetivos, con valores kappa que van desde 0,70 a 0,75.
Se procedió al análisis estadístico mediante el programa informático SPSS (Statistical Package for Social Science) para Windows (19.0).
Para conocer los datos se los organizó en tablas de frecuencia, a fin de detectar presencia de categorías no consideradas, para calcular la prevalencia de las variables analizadas, medidas descriptivas (promedio, desviación típica, (σ), valores máximo y mínimo).
Se realizaron cruces de variables a partir de tablas de contingencia para analizar asociación entre variables. En tablas 2x2 se aplicó la prueba de Fisher, en tablas con más de cuatro casillas, se utilizó la prueba chi-cuadrado, para lo cual al menos 80% de los valores esperados debían ser mayores o iguales que 5.
Se aplicaron las pruebas no paramétricas Z de Kolmogorov-Smirnov y Kruskal-Wallis, para establecer la significación estadística entre dos o más promedios, respectivamente.
Se empleó el modelo de regresión logística a fin de establecer la capacidad predictiva independiente de los factores etiológicos analizados sobre los signos y síntomas y la presencia de TTM. Se aplicó la prueba de prueba de Wald para evaluar la significación estadística de los coeficientes de regresión del modelo.
La muestra estuvo conformada por 115 niños (71 niñas y 44 niños) con edades comprendidas entre 3-13 años, edad promedio de 7,5 años, y desviación típica de 2,9. Del total de pacientes, la mayoría, casi dos de cada tres (61,7%) eran niñas.
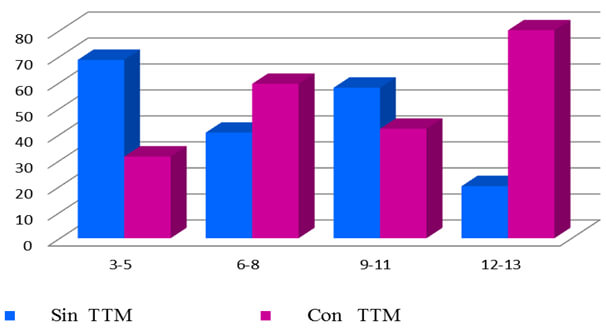
La tabla 3 y los gráficos 1-2 presentan la distribución de los pacientes con trastornos temporomandibulares (TTM) que conformaron la muestra estudiada por edad y género. Los resultados expresan que 53% fue asintomático (sin TTM) y el 47% presentaron trastornos. La prevalencia de los TTM de acuerdo a la edad fue: 31,4% en pacientes de 3 a 5 años, 59,4% de 6 a 8 años, 42,1% de 9 a 11 años y 80% de 12 a 13 años, observándose significación estadística entre estos grupos (p=0,018). Por otro lado, en la tabla 3 se aprecia la mayor prevalencia de los TTM en las niñas, 56,3% versus 31,8% (p=0,013). La mayor prevalencia de TTM se registra en los pacientes de mayor edad.
Para el total de pacientes examinados, la prevalencia de por lo menos un signo clínico fue de 47%, con un promedio de 1,5 signos por paciente, al examinar el género, las niñas presentan la mayor prevalencia de signos clínicos de los TTM, 6 de cada 10 niñas reveló más de un signo clínico de los TTM, para los dos grupos de edad. Sin embargo, estas diferencias no mostraron significación estadística. (Tabla 4). El grupo de 3-5 años presento el mayor número de pacientes sin TTM.
Siguiendo con el análisis precedente, los signos clínicos más frecuentes encontrados en el examen clínico para el total de pacientes fueron: sensibilidad a la palpación de los músculos con un (27,8%), desviación durante la apertura y cierre (26,06%), las facetas de desgaste (24,3%).
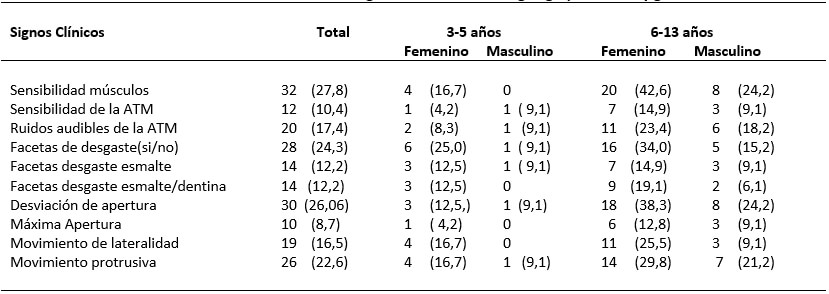
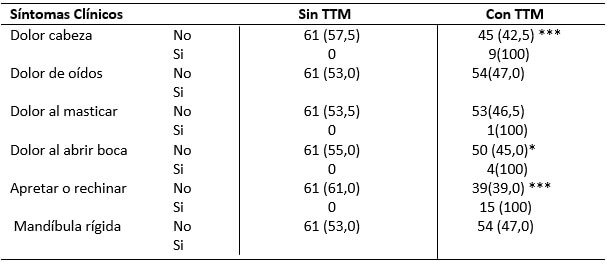
La prevalencia de uno o más síntomas de los TTM fue de 17,4%, presentándose un máximo de tres síntomas por paciente. Para el total de pacientes, los síntomas comúnmente identificados fueron bruxismo (13,0%) y dolor de cabeza (7,8%). Independientemente del grupo de edad, las niñas despliegan una mayor presencia de dolor de cabeza, en el grupo de 6-13 años las niñas presentan un mayor porcentaje de bruxismo, sin registrarse diferencias estadísticamente significativas en cada grupo de edad.
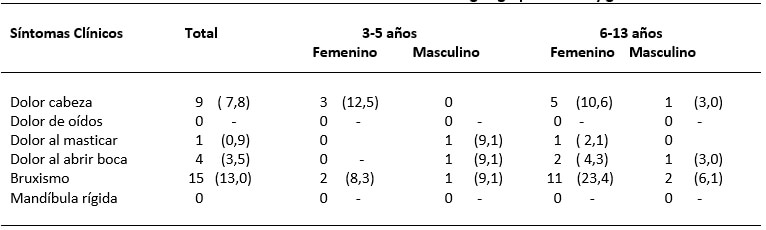
Ahora bien, al evaluar la relación entre los síntomas y signos clínicos de los TTM (Tabla 6), la presencia de algunos síntomas se relacionó estadísticamente con el registro de algunos signos. Así se observa que, para el total de los pacientes estudiados, se presentó asociación estadísticamente significativa entre la presencia de dolor de cabeza y la sensibilidad a la palpación de los músculos (p=0,014), los ruidos audibles en la ATM (p=0,001), facetas de desgaste (p=0,06) y la desviación en apertura (p=0,009). Por su parte, el dolor al abrir o cerrar la boca se asoció significativamente con los ruidos audibles (p=0,016) y las facetas de desgaste (0,044).
Así mismo, bruxismo se relacionó con la sensibilidad a la palpación de los músculos de la ATM (p=0), los ruidos audibles (p=0,001), las facetas de desgaste (p=0) y la desviación en la apertura (p=0), movimiento de lateralidad (p=0,018) y movimiento de protrusiva (p=0,041).
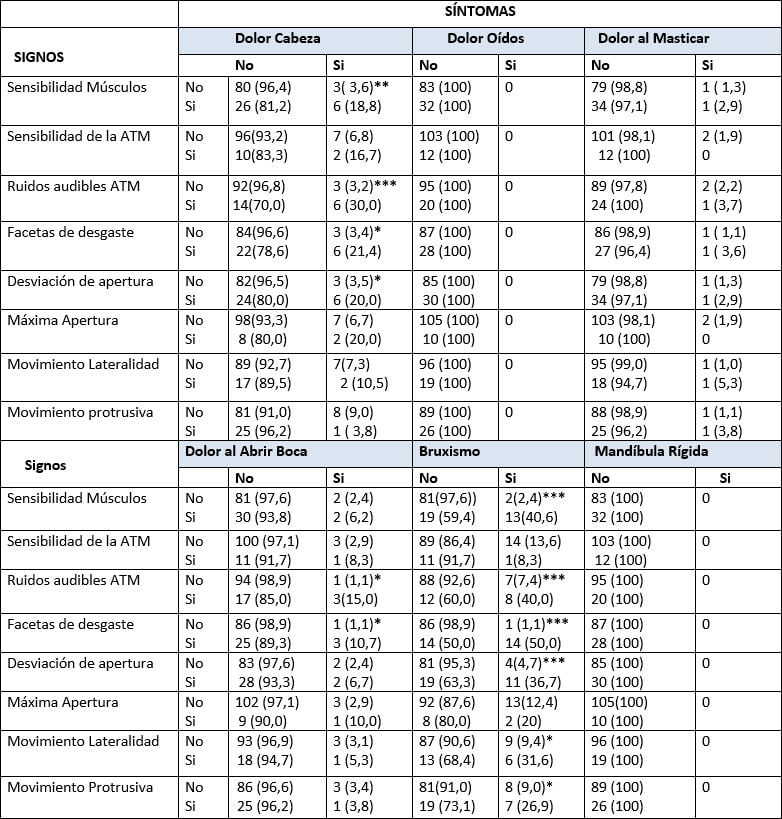
En el estudio de los TTM y la presencia de signos, se reporta significación estadística con todos los signos analizados, para el total de la muestra, a excepción de sensibilidad de la ATM en los pacientes de 3 a 5 años de edad. En estos pacientes las facetas de desgaste fue el signo registrado en más de la mitad de aquellos clasificados con los TTM (63,6%). Por su lado, en el grupo de 6 a 13 años de edad, la sensibilidad a la palpación de los músculos de ATM y la desviación en apertura se presentaron en más del 60% de aquellos clasificados con los TTM. (Tabla 7)
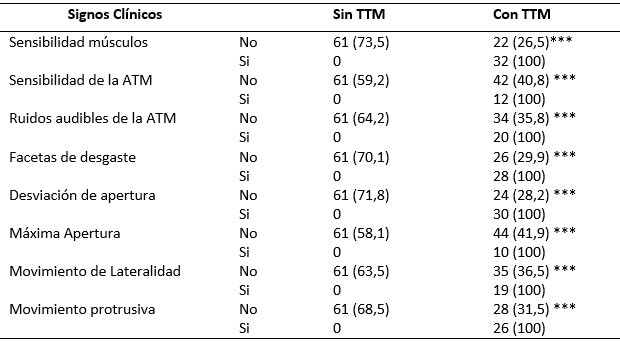
Al evaluar los promedios de apertura mandibular según la presencia de los TTM, la tabla 8 muestra que los promedios de los movimientos de lateralidad y protrusiva son significativamente menores para aquellos pacientes sin TTM. Para el total, las diferencias en los promedios de lateralidad derecha, izquierda y protrusiva fueron: 0,87mm (p=0), 1,07mm (p=0) y 1,82mm (p=0), respectivamente.
Por lo que se refiere a la variabilidad de estas aperturas mandibulares, los pacientes con TTM exhibieron dispersiones significativamente superiores que aquellos sin el trastorno, con CVs oscilando entre 20,8% y 37,9%. Tabla 8.
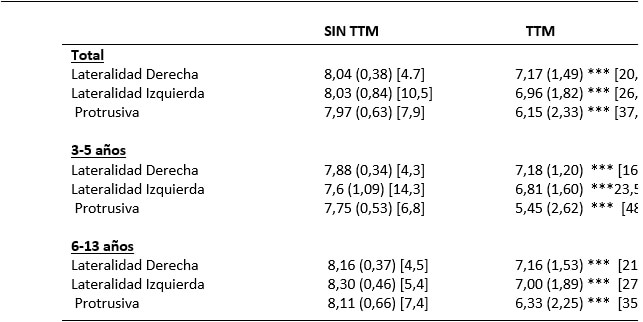
Por lo que se refiere a la evaluación de los TTM y la presencia de síntomas clínicos en todos los grupos de edad, la tablas 9 revela asociaciones significativas entre el dolor de cabeza (p<0,001), dolor al abrir (0,046) y el bruxismo (p=0) y la presencia de los TTM. Tabla 9
Finalmente, se efectuó un análisis multivariante partiendo de la regresión logística, para establecer el carácter predictivo e independiente de la edad, género, sobre los signos y los síntomas clínicos de los TTM y la presencia de los TTM. Para los signos clínicos de los TTM, controlando por el efecto de las etiologías consideradas, se encontró que la edad se asoció con la sensibilidad de los músculos (p=0,0453).
De manera similar, al analizar los síntomas clínicos de los TTM, en el contexto multivariante, es importante destacar que dada la poca manifestación de los síntomas dolor al masticar y abrir o cerrar la boca, el ajuste del modelo logístico para estos síntomas originó falta de convergencia para la estimación de los coeficientes de regresión, por lo que no se presentan resultados para los mismos.
El presente estudio buscó determinar la prevalencia de TTM en 115 niños que asistieron a consulta del postgrado de Odontopediatría en la Universidad Central de Venezuela, entre las edades de 3-13 años, agrupados de 3-5 años (35 niños) y de 6-13 años (80 niños). El presente estudio es un punto de partida para conocer mejor los TTM la población de nuestro entorno, analizar las diferencias con otras poblaciones, incorporar el tópico en la formación académica y planificar programas de atención.
Los estudios longitudinales señalan que la prevalencia de signos y síntomas varía ampliamente en la literatura, iniciándose a edades tempranas y estar vinculados con las etapas de crecimiento y desarrollo y desarrollo de la dentición, manifestándose cercana al 16% en niños con dentición primaria y el 90% en niños con dentición mixta9. En esta etapa, la mayoría de las anomalías observadas pueden ser transitorias, como un reflejo del crecimiento y remodelación de la articulación30.
El papel del género en TTM ha sido ampliamente discutido en la literatura31,32,33. Las diferencias de género son pequeñas en la infancia33, pero a partir de la adolescencia las mujeres son consideradas 1.5-2 veces más prevalentes34,35. Lo que concuerda con nuestro estudio, con una diferencia estadísticamente significativa (P=0,01). Estos resultados son similares a otros estudios8,9,36,37 y contradictorios con otros33,38,39. Este hecho puede estar relacionado con factores neuropsicológicos, factores fisiológicos, tales como los cambios hormonales. En este sentido, vale la pena destacar que hay una mayor frecuencia de TTM en la pubertad, lo que pudiera sugerir que las hormonas juegan un papel importante en la etiología de la enfermedad.
La prevalencia parece aumentar con la edad8,9,40,41,42,43,44,45, coincidiendo con nuestros resultados. Magnusson y sus cols.,45 investigaron 119 niños con un intervalo de 4 años e informaron un aumento significativo en los signos y síntomas de TTM con la edad, no obstante, el estudio de Emodi-Perlman y cols.,39 sugiere que la edad no tiene impacto en la prevalencia, con la excepción del rango de apertura máxima de la boca que aumenta naturalmente con la edad.
La prevalencia en niños presenta una gran variabilidad en sus rangos46, en líneas generales se acepta que oscila entre 7%-68%39,47. En el presente estudio, 47% de los niños presentaron trastornos temporomandibulares en contraste con 53% que no presentaron, la mayor prevalencia se registro en el inicio de la dentición mixta (6-8 años). Estos resultados son más bajos que Sonmez48 y más altos que Bonjardim49 discordantes con los de Schneider y cols.,50 que afirman que los TTM son poco frecuentes durante la infancia y la niñez. La prevalencia más baja podría deberse en parte al hecho de que la mayoría de los signos y síntomas en los niños se caracterizan por ser leves y por lo tanto, más difíciles de detectar, y la disfunción severa es rara9.
La presencia de signos y síntomas en la población fue similar a la descrita en estudios anteriores6,8,37,51,52,61. La frecuencia de signos fue de 47% difiriendo significativamente de la prevalencia de síntomas 17,4 % manifestando al menos un signo o un síntoma relacionado con los TTM. McNeill7 indica entre el 60% y 70% de la población presenta al menos, un signo de TTM con un rango que fluctúa entre un 33% a 86% y los síntomas entre un 16 y 50 % similar a nuestros resultados. Los resultados del presente estudio revelan que los signos y síntomas de TTM son comunes en niños.
La mayoría de los autores7,20,53,54,55, encontraron mayor prevalencia de signos que síntomas, pareciera justificarse que la mayor parte de los signos detectados en los sujetos coincidían con una fase subclínica de la enfermedad. Es interesante observar que la incidencia aumentó con la edad y fueron prevalentes en ambos grupos de edad, alcanzaron asociación estadística significativa con los TTM y con algunos síntomas.
No existen métodos fiables para evaluarlo clínicamente, el uso de un cuestionario combinado con las observaciones del desgaste dental ambos son los mecanismos más utilizados en la literatura para diagnosticar bruxismo57. El bruxismo promueve superficies oclusales aplanadas56, siendo el signo más frecuente57,58. Como el bruxismo puede aparecer durante el sueño, los niños no son conscientes de este hábito, la obtención de datos de los padres es importante para la validez de los estudios en niños y adolescentes.
En general, se informa una alta variabilidad de resultados, los informes de prevalencia van de 7% a 88%, sin diferencia de género y una disminución en los grupos de menor edad en todas las investigaciones, lo que concuerda con nuestro estudio. Las niñas presentaron mayor porcentaje de bruxismo, sin registrarse diferencias estadísticamente significativas en cada grupo de edad, coincidiendo con algunos autores59.
Durante la entrevista, el síntoma más prevalente fue el bruxismo, reportado por los padres (13%), seguido del dolor de cabeza (7,8%). Estos hallazgos contrastan con el estudio PANIC60, y otros autores17,61 quienes reportan como síntoma más prevalente el dolor de cabeza. En la literatura apreciamos una gran variedad de resultados, en nuestro estudio encontramos prevalencias entre 15-32%, coincidiendo con la mayoría de los autores44,62,63,64,65, otros obtuvieron prevalencias menores (2,8%-15%)41,63,66 y otros consiguieron porcentajes más altos(30-60%)67,68,69.La asociación entre bruxismo y facetas de desgaste fue evidente para el total de la muestra, siendo más notorio en el grupo de 6-13 años, resultados opuestos fueron encontrados por Emodi-Perlman y cols.39, donde la correlación entre facetas de desgaste y el bruxismo no fue clara, la hipótesis de la alta prevalencia de desgaste de los dientes en los niños (en comparación con los adultos) podría ser debido a un proceso erosivo, diferencias entre el esmalte de la dentición primaria y la permanente (más poroso, menos mineralizada, una mayor coeficiente de difusión, significativamente más suave, menos elástico, menor grado de microcristales, entre otros)70,71.
Para el grupo de edad (3-5 años) las facetas de desgaste con predominio del desgaste en esmalte fue el signo más prevalente. Por su parte, para el grupo de edad de 6 a 13 años, encontramos asociación estadísticamente significativa entre el síntoma dolor de cabeza y facetas de desgaste; entre el síntoma bruxismo y los signos sensibilidad de los músculos, ruidos audibles, facetas de desgaste, desviación en apertura, movimiento de lateralidad y movimiento de protrusiva. Este hallazgo está de acuerdo con los resultados de Weideman y cols.,72 quienes señalan asociaciones entre bruxismo y desgaste dental, dolor de cabeza y el dolor de los músculos masticatorios.
American Academy of Sleep73, sugiere, que el bruxismo juvenil es una enfermedad autolimitada que no progresa al adulto. En niños sanos, la edad de aparición de bruxismo del sueño es de aproximadamente 1 año de edad, poco después de la erupción de los incisivos primarios. Se reporta que el desgaste de la superficie de es el síntoma más frecuente del trastorno
El dolor de cabeza es el segundo síntoma más reportado (7,8%). La prevalencia es más baja cuando se compara con otros estudios. Siendo comparable a los resultados de Banderas y Papagiannoulis74 (7,01%), Bonjardim y cols.,17 (7,07%) más altos que Farsi51 (1,1 dent. Primaria y 11,7 dent. mixta) y Mohlin 66 (3,4%). Podemos observar, que en el estudio de Skeppar75, presenta una prevalencia más alta, un 52% de los sujetos tenían a menudo dolor de cabeza.
Runge y cols.,76 señalaron que los estudios epidemiológicos de la población en general indican una alta prevalencia de ruidos en el ATM, tanto en niños como en adultos46,77,78. El presente estudio reportó baja frecuencia (17,4%), con valores similares a los reportes Kononen y cols.,79 quienes reportaron un 11% y más bajos que los de Goldstein80, quien informo de una prevalencia de clicking en un 33%. Los ruidos articulares han sido prevalentes en personas con TTM, aunque también se han encontrado presentes en aquellos clasificados como libres de estos trastornos81. La grandes fluctuaciones en los resultados pudiera deberse a los criterios y métodos utilizados, como el uso de la palpación o la auscultación con o sin estetoscopio.
Padamse, citado por Runge, y cols.,76 la principal queja de los niños con TTM es la otalgia unilateral o el dolor en el área preauricular, sin embargo, Uthman, citado por Runge y cols.,76 considera que los síntomas otológicos puede ser una característica sintomática, pero no la complicación principal de estos paciente. En nuestro estudio ningún niño lo presento, tampoco mandíbula rígida o atascada al abrir y solo uno presento dolor al masticar coincidiendo con los resultados de Moholin66, Nilner y Lassing53.
En relación a la dinámica mandibular, el síntoma más notable fue la desviación de la mandíbula durante el movimiento de apertura y cierre. Los promedios para los movimientos mandibulares fueron significativamente menores en pacientes con TTM. En este estudio, se establecieron tres rangos de medición, los registros menores de 35 mm se tomaron como signo de TTM. Según Barbosa34, la disminución del rango de movimientos de la mandíbula se asocia a la presencia de TTM, por lo que una limitación sustancial de los movimientos mandibulares debe considerarse un síntoma importante de TTM.
Soto y cols.,82 Concluyeron que el desarrollo de la dentición condiciona las alteraciones en el funcionamiento de la ATM. La desviación y limitación durante los movimientos de apertura, cierre y lateralidad, pudiera ser considerado una adaptación de la mandíbula a las interferencias oclusales conllevando a una actividad muscular asimétrica.
El Odontopediatra actual; deberá involucrarse cada vez más con los diagnósticos de los trastornos temporomandibulares, hacer una evaluación crítica de la literatura actual, con el fin de justificar de manera responsable diagnósticos y modalidades de tratamiento y actuar de acuerdo con el pensamiento científico.
Se sugiere que todo niño que acuda a consulta odontológica, se le realice una evaluación sistemática (signos y síntomas) de TTM, independiente de la aparente necesidad o no de tratamiento, con la finalidad es identificar posibles signos o síntomas subclinicos. Si durante la historia y el examen clínico, se observa algún signo positivo, deberá realizarse un examen más detallado del ATM y sus estructuras.
Dada la presencia de TTM en niños, sería conveniente realizar un estudio longitudinal, con grupo control para conocer el valor predictivo de los signos y síntomas de TTM en niños. Utilizando metodología estandarizada y criterios de diagnósticos uniformes.