Recibido para Arbitraje: 30/05/2016
Aceptado para Publicación: 15/07/2016
El Trastorno de Espectro Autismo (TEA) se define como un trastorno del desarrollo neurológico de origen biológico que aparece en la primera infancia caracterizado por una alteración en la relación social recíproca, en la comunicación, el lenguaje, la imaginación, conductas regidas y actividades estereotipadas.
Hasta hoy no existen manifestaciones bucales propiamente definidas en los pacientes autistas, pero se han identificado ciertas características frecuentes como el bruxismo, maloclusiones, caries y problemas periodontales.
El manejo odontológico de los niños que presentan TEA es un reto para el odontopediatra ya que estos niños no permiten una adecuada comunicación. A continuación se presenta el caso de un niño de 7 años 10 meses de edad con diagnóstico de TEA, en el cual la prevención fue su tratamiento principal llevándose a cabo por medio de juegos didácticos, imágenes y aditamentos dentales llamativos con el objetivo de poder realizar una interacción con el paciente intentado proveer un tratamiento adecuado.
Palabras clave: Trastorno Espectro Autista, manejo de conducta, juegos didácticos, caries
The autistic spectrum disorder (ASD) is defined as a neurodevelopmental disorder of biological origin that appears in early childhood characterized by alterations in reciprocal social interaction, communication, language, imagination, governed behaviors and stereotyped activities.
Until today there are no strictly defined oral manifestations in autistic patients, but have identified certain common characteristics such as bruxism, malocclusion, caries and problems.
Dental management for children with ASD is a great challenge for the dentist because these children don't allow proper communication. So then the case of a child of 7 years 10 months old with ASD diagnosis is presented, the main treatment is based on prevention taking place through educational games, images and striking dental attachments with the aim you can make an interaction with the patient achieving a successful treatment
Key words: Autism spectrum disorder, behavior management, educational games, caries.
Correspondencia: Isabel Pérez García, [email protected]
La primera descripción del Trastorno Espectro Autista (TEA) fue realizada por Leo Kanner, psiquiatra austriaco que trabajaba en Estados Unidos en 1943 en su artículo “Autistic disturbances of affective contact “, publicado en la Nervous Child, reportaba detalladamente las observaciones realizadas a once niños que compartían unas características conductuales especiales1 2.
La palabra autismo viene del griego auto, que quiere decir “propio, uno mismo”3. El manual diagnóstico y estadístico de los trastornos mentales menciona que el autismo pertenece a los trastornos generalizados del desarrollo (TGD)4. Este síndrome se define como un trastorno del desarrollo neurológico de origen biológico que aparece en la primera infancia caracterizado por una alteración en la relación social recíproca, en la comunicación, el lenguaje, la imaginación, conductas rígidas y actividades estereotipadas 5.La incidencia de niños con espectro autistas es de 5 a 7casos de 1000 nacidos, con una relación hombre mujer de 3:1 a 4:1, presentándose en mujeres con una severidad mayor1
Los factores etiológicos del autismo hasta el día de hoy es incierta y algunas de sus causas son trastornos pre y perinatales, anomalías cromosómicas y factores genéticos que pueden incrementar la vulnerabilidad del niño. Los investigadores creen que una tendencia genética hacia el autismo puede operar en combinación con otros factores no heredados, como las influencias medioambientales, interrupción del aporte de oxígeno al cerebro durante el embarazo o incluso la exposición a pesticidas1, 5,6.
De acuerdo con la Asociación Americana de Pediatría las principales características del autismo infantil son: alteración en la expresión facial, no hay contacto visual, posturas corporales y gestos anormales, no comparten juegos, diversiones o intereses con los demás niños, uso repetitivo y estereotipado del lenguaje, apego exagerado a determinados objetos, manifestaciones violentas y una muy buena memoria 7,8. Hasta hoy no existen manifestaciones bucales propiamente definidas en los pacientes autistas, pero se han identificado ciertas características frecuentes como el bruxismo, maloclusiones, caries dental y problemas periodontales, las cuales aumentan ya que presentan una capacidad limitada para comprender y asumir responsabilidades de su salud oral, dificultando la cooperación en las practicas preventivas 3.
Namal et al 1, en un estudio reciente revela que el nivel del tratamiento odontológico era menor en los niños con autismo, debido a que son más difíciles de tratar como pacientes. En los últimos años se ha utilizado el método TEACCH (Treatment and Education of Autistic and Related Communication Handicapped Children), en el abordaje conductual del niño autista en la consulta odontológica, este fue fundado en 1966 por el Dr. Schopler, en la Universidad de Carolina del norte9.
Este modelo se centra en entender la cultura del autismo, la forma de pensar, aprender y experimentar el mundo, de forma que estas diferencias cognitivas explicarían los síntomas y los problemas conductuales que presentan estos pacientes basándose en elementos visuales (fotografías, miniaturas, pictogramas, palabras, etc.),
En el manejo odontológico de estos pacientes no hay lugar para la improvisación, por lo tanto hay que saber qué es lo que van a hacer, cómo, con quién y cuánto tiempo va a estar en esa actividad10. De esto se deriva la necesidad de recurrir a un protocolo de desensibilización sistemática que comenzará previamente a su consulta odontológica1.
Existen pocos trabajos científicos con respecto al manejo conductual en la consulta odontológica en pacientes autistas. El propósito del presente trabajo es reportar el caso clínico de un paciente autista, abordando aspectos de interés odontológico con sus características clínicas. Serán destacadas particularidades observadas durante la atención odontológica, así como también la importancia de instituir un programa eficiente de promoción de salud bucal.
Pacientemasculino de 7 años, procedente de Calixtlahuaca, Estado de México, quien acude a la clínica de Posgrado de Odontopediatría de la Universidad Autónoma del Estado de México acompañado de su madre, por presentar una lesión cariosa en el órgano dentario 85, este tenía que ser rehabilitado para evitar un proceso infeccioso y así poder realizarle un estudio genético.
La madre refirió haber manifestado dolor uterino a las 37 semanas, por lo que se le realizó una cesárea electiva; al nacimiento presentó hipoxia, no lloró, pesó 2800 gr y al momento de su nacimiento se utilizó la clasificación de la prueba de Apgar, que consiste en un examen rápido que se realiza al primer y quinto minuto después del nacimiento del bebé. El puntaje en el minuto 1 determina qué tan bien toleró el bebé el proceso de nacimiento. El puntaje al minuto 5 le indica al médico qué tan bien está evolucionando el bebé por fuera del vientre materno. Virginia Apgar, pediatra norteamericana (1909-1974), comenzó a utilizar este puntaje en 1952, el paciente fue clasificado en el momento del nacimiento como un APGAR de 6-7.
A los 8 meses curso con crisis convulsivas; inicio control de esfínteres a la edad de 2 años, así como el lenguaje pronunciando solo la palabra agua, presionaba botones de celular para escuchar el sonido y no interactuaba con su hermano. El Trastorno de Espectro Autista se diagnosticó a los 3 años.
El paciente asiste a terapia de lenguaje y de comportamiento impartida en la escuela especial a la que acude. Esta bajo tratamiento farmacológico con Risperidona y Valproato de Magnesio.
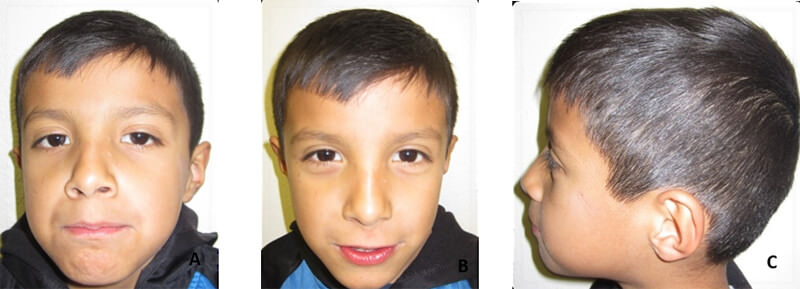
A la exploración extraoral: paciente dolicofacial, simétrico, labios delgados e hidratados y perfil convexo (figura 1).
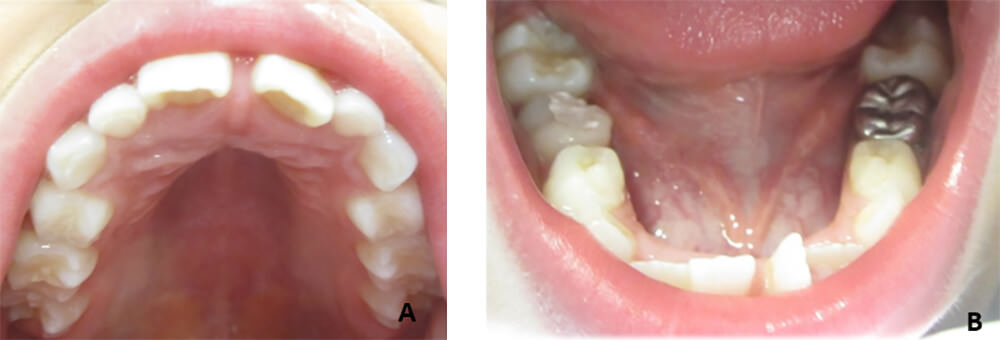
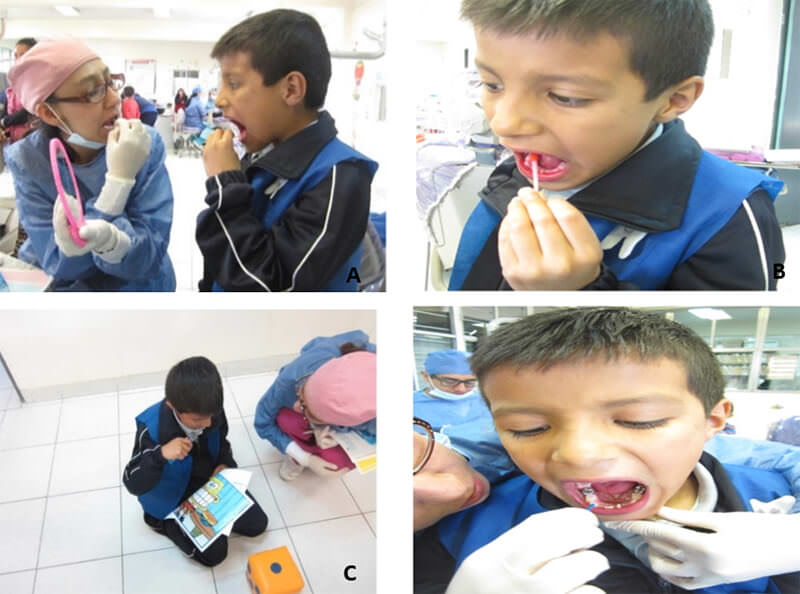
A la inspección intraoral se observa dentición mixta, paladar oval profundo, tejidos blandos rosa coral e hidratado, papila interincisiva con inserción alta. La arcada inferior de forma cuadrada, piso de boca permeable, frenillo lingual bien implantado, tejidos blandos hidratados, giroversiones en el sector anterior, presencia de biopelícula dental y caries (figura 2). Al examen radiográfico se encontró una zona radiolúcida en la cara distal del Órgano Dentario 85 abarcando esmalte, dentina y pulpa dentaria el órgano dentario 85. (figura 3).
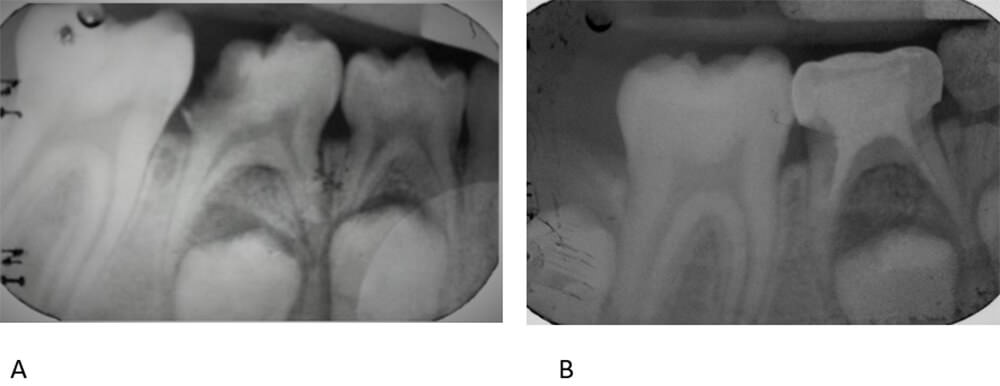
Se realiza pulpectomía del órgano dentario 85 obturándose con VitapexTM (Neon Dental International INC, Japan ) e IRMTM ( Dentsply, México), a la semana siguiente se colocó la corona de níquel-cromo (3M) (figura 3), la conducta del paciente fue evaluada y para ello se utilizó la Escala de Conducta de Frankl que está basada en lo siguiente:
Tipo 1: Definitivamente negativa. Rechaza el tratamiento, grita fuertemente, está temeroso o tiene cualquier otra evidencia de negativismo extremo.
Tipo 2: Negativo. Difícilmente acepta el tratamiento, no coopera (arisco, lejano)
Tipo 3: Positivo. Acepta el tratamiento, a veces es cauteloso, muestra voluntad para acatar al odontólogo, a veces con reservas, pero el paciente sigue las indicaciones del odontólogo cooperando.
Tipo 4: Definitivamente positivo. Buena relación y armonía con el odontólogo, interesado en los procedimientos odontológicos, ríe y disfruta.
Nuestro paciente fue clasificado en los dos tratamientos realizados como F1, motivo por el cual se le aplicó una restricción física con el Baby FixeTM.
Considerando las antecedentes de autismo el objetivo de las citas subsecuentes fue interactuar con el paciente y motivarlo a mejorar sus hábitos de higiene por medio de juegos dinámicos ocupando las técnicas de conducta decir, mostrar, hacer, imitación y desensibilización.
En la primera cita de desensibilización el niño entró gritando al operatorio acompañado de su mamá. Las dinámicas se realizaron dándole al paciente una bata de su tamaño confeccionada con tela y con el juego de Play Doh Dentista ™ (Hasbro, Estados Unidos de América), por medio de este juego él conoció y tocó los instrumentos dentales permitiéndole alcanzar cierta desensibilización (figura 4)
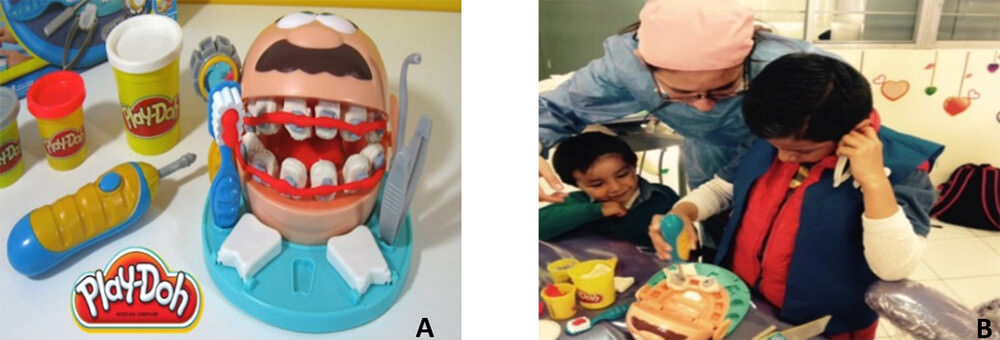
En la segunda dinámica, se le explicó por medio de imágenes de su personaje favorito cómo se realizaban los cuidados bucales y la importancia de ellos; para reforzar este conocimiento se empleó un juego que consistía en pegar las imágenes explicadas anteriormente en una cartulina como por ejemplo: se le hizo la pregunta ¿a qué hora tenía que cepillarse los dientes?, pegandó él la imagen que respondía a dicha pregunta (figura 5).
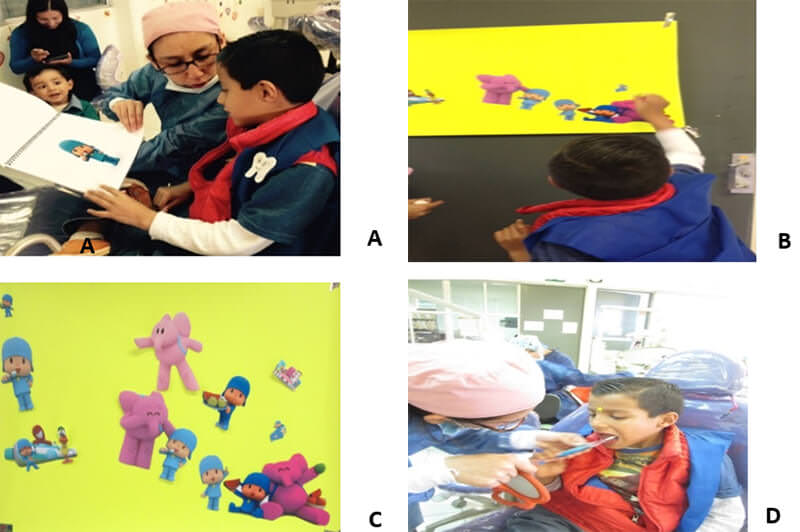
Para finalizar la primera cita se le enseñó brevemente la técnica de cepillado, para motivarlo a realizar dicha técnica se le obsequió un cepillo de su color preferido (Crayola Timer Light Toothbrush, Gum, Chicago™), el cual tiene un plus que consiste en una luz que indica el tiempo de cepillado (figura 5).
Las dinámicas realizadas en esta consulta duraron90 minutos. Observándose la cooperación del niño conforme avanzaban las actividades.
En la segunda cita de desensibilización el paciente entró solo y motivado observándose una mejor higiene dental. En esta dinámica realizada el propósito fue reforzar la desensibilización a los instrumentos dentales por medio del juego Play DohTM.
Se llevó a cabo su primer control de biopelícula dental, esta se realizó bajo la técnica de imitación. La odontóloga con ayuda de un cotonete llevo a cabo la tinción, con el propósito de que el niño repitiera dicha actividad, explicándole el propósito de esta (figura 6).
La técnica de cepillado se realizó con ayuda de imágenes numeradas con su caricatura favorita que representaban el cepillado de las diferentes áreas de la boca. El paciente lanzaba un dado que determinaba la imagen a reproducir.
Por último se aplicó Profluorid VarnishTM al 5 % (Voco, Alemania) sabor melón con ayuda de un pincel (Figura 6).
El tiempo promedio de estas actividades fue de 90 min obteniendo buena cooperación del paciente.
El Trastorno Espectro Autista se define como un trastorno del desarrollo neurológico de origen biológico que aparece en la primera infancia caracterizado por una alteración en la relación social recíproca, en la comunicación, el lenguaje, la imaginación, conductas rígidas y actividades estereotipadas1,5.
En diversos estudios se menciona que las características bucales más sobresalientes de los pacientes autistas son caries, enfermedad periodontal y maloclusiones3.8.9. Existe controversia frente al riesgo de caries en la población, pues hay quienes afirman que tienen menor posibilidad de tener una historia de padecerla con respecto a pacientes sanos, debido al bajo consumo de carbohidratos y azúcares entre comidas10. Un estudio realizado por Shapira, compara la higiene y las necesidades bucales entre pacientes con autismo y sanos, encontrando que presentan una tasa de caries dental similar, pero problemas periodontales más severos13.
Lowe y Lindemann 14 estudiaron un grupo de veinte niños con espectro autismo y lo compararon con veinte niños no autistas empleados como grupo control. En la dentición primaria, los pacientes con autismo demostraron índices significativamente superiores de caries que el grupo control en una exploración inicial, pero en exámenes sucesivos, los niveles eran equivalentes, lo mismo que ocurría en la dentición permanente. No se encontraron valores con diferencias significativas en cuanto a higiene bucal, pero enfatizaron en la necesidad de enseñar instrucciones técnica de cepillado y un mayor entrenamiento para los pacientes a fin de incrementar sus habilidades motoras y conseguir una higiene bucal más eficaz 1,14.
Un estudio realizado por Namal et1revela que el nivel de tratamiento odontológico es menor en niños con autismo debido a que son difíciles de tratar en el manejo de conducta concordando con lo presente caso.
La Academia Americana de Odontopediatría (AAPD) reconoce que, hoy en día, el manejo del comportamiento en personas con necesidades especiales está cambiando. Estos pacientes pueden presentar un mayor riesgo de patología bucal debido a su capacidad disminuida de entender o participar en su higiene diaria y cooperar con los programas preventivos. De esta manera, los niños autistas deberían acudir cuanto antes a la consulta odontopediátrica para tratar de establecer una familiarización con la misma y crear una rutina en la higiene bucal. Asimismo, debemos enfatizar la figura del educador como impulsor del mantenimiento de la correcta salud bucodental.1
Existen reportes en la literatura que el tratamiento primordial es la prevención y el éxito de éste dependerá de un manejo de conducta adecuado. Para lograrlo se deben de realizar actividades dinámicas y atractivas. En los dos últimos años se ha utilizado el método TEACCH 9este es un programa de educación especial y es el más usado en todo el mundo existiendo informes de su eficacia en mejorar habilidades sociales y de comunicación, reduce conductas maladaptativas y mejora la calidad de vida de los pacientes.15,16
A pesar de sus bases racionales, actualmente no existen estudios controlados,aleatorizados y bien diseñados que hayanpodido demostrar su eficacia con claridad, porlo que este método, aunque es prometedor, precisaaún de una validación científica.17,
La atención bucal como mencionamos anteriormente en este tipo de pacientes es difícil de llevar acabo por falta de comunicación entre el paciente y odontopediatra más no imposible. Entre los tratamientos bucales la prevención es la prioridad para los niños autistas es el preventivo y para realizarlo con éxito el odontopediatra se debe de auxiliar de juegos dinámicos, imágenes atractivas de sus personajes favoritos y aditamentos dentales llamativos para poder tener una interacción armoniosa con el paciente, dando como resultado un tratamiento éxito. Este tipo de dinámicas permiten en este paciente tener resultados favorables en el manejo de conducta, logrando que el paciente entrara solo a la clínica sin estar llorando ni gritando, captar su atención para que siguiera indicaciones referentes a la técnica de cepillado y realizarle su control de placa y aplicación de fluoruro sin necesidad de restricción física. Por lo tanto es de suma importancia que el odontopediatra sea creativo y conozca los gustos del paciente autista para que pueda realizar este tipo de dinámicas que van a permitir una interacción positiva dando como resultado tratamientos dentales de calidad y exitosos.