Recibido para arbitraje: 01/03/2018
Aprobado para su publicación: 30/10/2018
El presente estudio tuvo como objetivo realizar una revisión crítica sobre los diferentes criterios diagnósticos de la periodontitis crónica empleados en los estudios clínicos y epidemiológicos y sugerir un criterio de diagnóstico ideal para ser utilizado en las investigaciones científicas. La búsqueda se realizó en las bases electrónicas SciELO y MEDLINE/PubMed utilizando los términos ingleses: Diagnosis, Classification, Periodontal Diseases, Gingivitis y Periodontitis. Se seleccionaron 43 artículos, de los cuales 10 fueron analizados de acuerdo con el criterio de diagnóstico de periodontitis establecido en sus metodologías, y sus resultados fueron comparados para verificar el rigor metodológico utilizado. Se observó la existencia de varias combinaciones de exámenes de diagnóstico para la periodontitis crónica, lo que proporcionó resultados distintos que no pudieron compararse entre sí. Los autores sugieren que la combinación de los tres principales parámetros clínicos, es decir, profundidad de sondaje, nivel de inserción clínica y sangrado al sondaje, deben utilizarse en conjunto para obtener un perfil más próximo de la realidad.
Palabras clave: Diagnóstico, Clasificación, Enfermedad Periodontal, Gingivitis y Periodontitis.
This paper aimed to perform a critical review on the different diagnostic criteria of chronic periodontitis employed in clinical and epidemiological studies and to suggest an ideal diagnostic criterion for periodontitis to be used in scientific research. We searched the electronic databases SciELO and MEDLINE/PubMed using the following keywords: Diagnosis, Classification, Periodontal Diseases, Gingivitis and Periodontitis. We selected 43 papers, of which 10 studies were analyzed according to the diagnostic criteria of periodontitis established in their methodologies, and their results were compared to verify the rigor of the adopted criterion. There were several combinations of periodontitis diagnostic tests, which yielded distinct results that could not be compared to each other. Authors suggest that the combination of the three main clinical parameters, that is, clinical depth of probing, level of clinical insertion and bleeding on probing should be used together to obtain a profile closer to reality.
Key words: Diagnosis, Classification, Periodontal Diseases, Gingivitis and Periodontitis.
Autor de correspondencia: Danielli Maria Zucateli Feitosa.Rua dos Ipês, 08; Ed. Ana Karine, Jardim Renascença / São Luís – MA. [email protected]
El término enfermedad periodontal (EP) engloba un amplio espectro de condiciones periodontales tales como: la gingivitis, definida como una condición reversible diagnosticada a partir de la inflamación gingival1 en ausencia de pérdida de inserción2, y las periodontitis, que se manifiestan a partir de la destrucción progresiva del ligamento periodontal y hueso alveolar con formación de bolsa3, recesión gingival o ambas2.
Las señales clásicas de la inflamación como cambios en la coloración, contorno, consistencia y sangrado al sondaje (SS) no siempre son indicadores positivos de progresión de la pérdida de inserción2, pues pueden ser resultado de higiene bucal deficiente temporaria y caracterizar apenas un cuadro de gingivitis.
La periodontitis es una entidad clínica localmente específica, que puede ocurrir apenas en un sitio periodontal. Sin embargo, no es raro que esta patología, mediada por las reacciones inmunoinflamatorias del huésped, pueda extenderse a toda cavidad bucal y presentarse de forma generalizada afectando varios dientes3.
Los sistemas de clasificación de la periodontitis han sido desarrollados para poder identificar esta condición en relación a la etiología, la patogénesis y el tratamiento, así como también facilitar la comunicación entre clínicos e investigadores4,5.
Highfield4 (2009) afirma que una clasificación de enfermedades no debe ser una estructura permanente sino adaptable y que adicionalmente acompañe el desarrollo de nuevos conocimientos y estudios.
La variabilidad que se observa a menudo en el diagnóstico y en la planificación del tratamiento periodontal puede originarse en la naturaleza multifactorial de la enfermedad. Por eso, es importante que el clínico aprenda continuamente para interpretar los signos y síntomas clínicos y así formular un diagnóstico más preciso y ofrecer un plan de tratamiento adecuado para cada paciente6.
A pesar de que se han propuesto diferentes clasificaciones para la periodontitis a lo largo de los últimos 30 años, como la de la Academia Americana de Periodontología (AAP) en 1989 y en Europa en 1993, estas clasificaciones no quedan totalmente satisfactorias2,7. Con la finalidad de permitir que profesionales realizasen correctamente el digno de la enfermedad e investigadores condujeran encuestas epidemiológicas estandarizadas, en cuanto a la etiología, patogénesis, historia natural y tratamiento de las enfermedades, la AAP, en 1999, realizó una conferencia en la que se propuso una nueva Clasificación Internacional de las Enfermedades Periodontales7.
Esta clasificación se mantuvo en uso hasta mediados del año 2017, cuando en una nueva reunión, planificada y conducida en conjunto por la Academia Americana de Periodontología y la Federación Europea de Periodontología, los investigadores elaboraron la última clasificación de las enfermedades periodontales. Esta clasificación fue, basada en el análisis de 19 artículos de revisión y cuatro informes de consenso por los más renombrados investigadores del área. Esta nueva clasificación se publicó en 20188.
Los autores se encargaron en actualizar la clasificación de las enfermedades y condiciones periodontales de 1999 y desarrollaron aún un esquema similar para enfermedades y condiciones peri-implantares8.
Por otro lado, estudios epidemiológicos de las Enfermedades Periodontales9-13 han demostrado diversas prevalencias e incidencias, resultados que fueron utilizados para definir de forma diferente la gravedad y extensión de la enfermedad en diferentes poblaciones del mundo14-16. Esta diversidad de resultados puede explicarse a través del empleo de diferentes metodologías, la no homogenización de los criterios de diagnóstico y, además, la influencia de factores de riesgo (biológicos, sociales y comportamentales)15,17-20 que deben ajustarse en los análisis.
Para definir la periodontitis con precisión, es necesario elaborar un diagnóstico detallado tomando en consideración parámetros clínicos obtenidos a partir del examen periodontal, el cual es realizado con sonda periodontal por un profesional habilitado21.
La medicina periodontal ha recién aumentado esfuerzos en la elaboración de principios de precisión para refinar la salud periodontal, separando la base biológica de susceptibilidad a enfermedades, con el objetivo final de promover estrategias de prevención y tratamiento22.
Los parámetros más utilizados son: profundidad clínica de sondaje (PCS), nivel de inserción clínica (NIC), sangrado al sondaje (SS), recesión gingival, movilidad dentaria y compromiso de furca. Adicionalmente, estos parámetros pueden complementarse por exámenes radiográficos que indican los niveles de hueso marginal2.
En investigaciones clínicas, pueden tomarse medidas adicionales como recuento microbiológico y volumen de fluido gingival2,4 para caracterizar con más propiedad la periodontitis.
Frente a la gran variación existente de criterios de diagnóstico para la periodontitis y de las dificultades que surgen al elegir la mejor clasificación a ser utilizada, el presente estudio tuvo como objetivo realizar un análisis de los diferentes criterios de diagnóstico usados para clasificar la periodontitis crónica y proponer cuál de ellos sería el ideal.
Se realizó una revisión crítica de artículos científicos que describieran los criterios de diagnóstico de la periodontitis, así como las clasificaciones de la enfermedad empleadas.
Las bases de datos electrónicas consultadas fueron: SciELO (Scientific Electronic Library Online) y MEDLINE/PubMed de 2016. Los términos utilizados estuvieron de acuerdo con el vocabulario DeCS (Descriptores en Ciencias de la Salud) y fueron: Diagnosis, Classification, Periodontal Diseases, Gingivitis y Periodontitis.
Inicialmente fueron seleccionados 43 artículos, cuyos resúmenes citaban algún criterio de diagnóstico de la periodontitis crónica. Todos los artículos publicados antes del año 2001 fueron excluidos. Así que quedaron 10 artículos científicos para la lectura completa y extracción de los datos: 1 ensayo clínico randomizado23, 1 cohorte prospectivo24, 5 casos-controles25-29 y 3 revisiones de la literatura11,30,31. Los datos fueron extraídos y organizados en una tabla, de acuerdo al autor, al año y a los criterios de definición de la enfermedad (Figura 1).
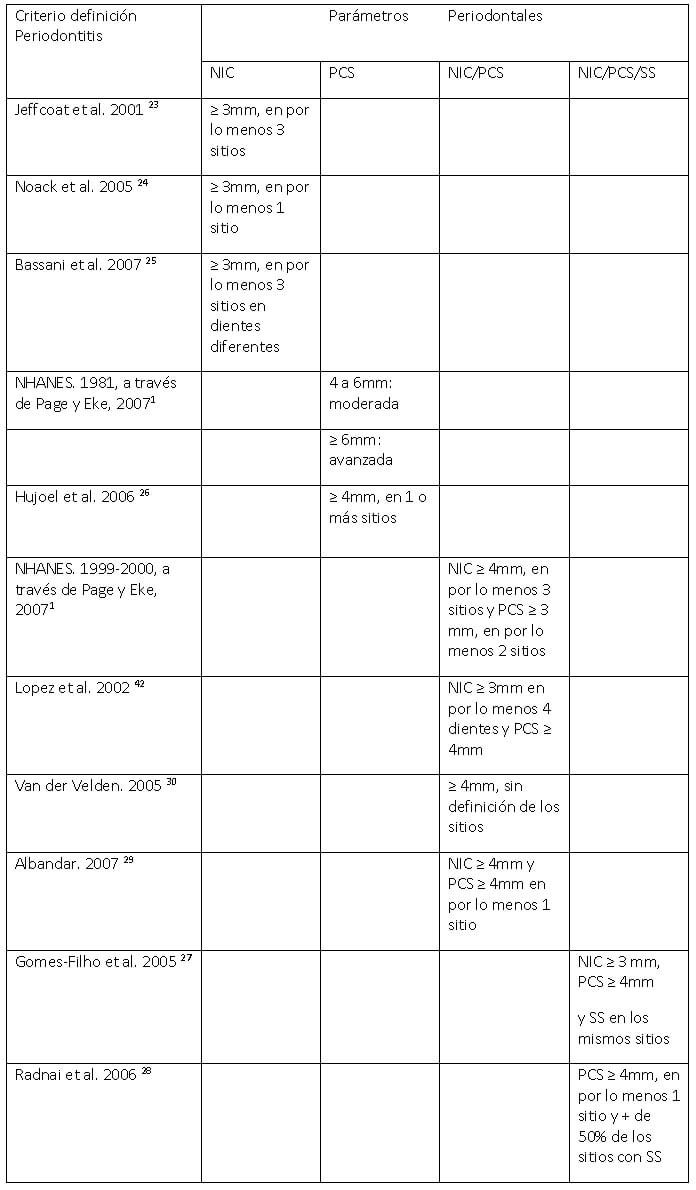
En 1999, se llegó a un consenso sobre la Periodontitis Crónica en el Workshop Internacional de Clasificación de condiciones y Enfermedades Periodontales. Esta se definió como "una enfermedad infecciosa que produce inflamación de los tejidos de soporte dental, agresión progresiva, presencia de pérdida ósea y recesión gingival"32.
Obedeciendo a las determinaciones de la AAP32 de 1999, la gravedad de la periodontitis era entonces categorizada sobre la base del NIC; siendo considerada leve, moderada o severa según la pérdida en milímetros (Tabla Nº I). Estudios importantes12,33 utilizaron estos criterios para la definición de la periodontitis.
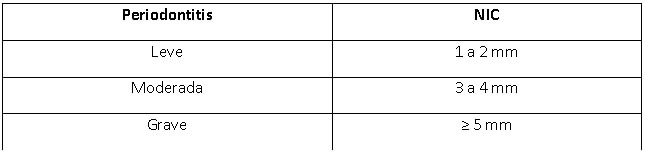
No obstante, en la práctica clínica, la medición del NIC resultó ser un desafío, ya que la determinación de la unión cemento adamantina (UCA) se dificulta cuando el margen gingival está coronalmente a ella y depende bastante de la sensación táctil del examinador.
En 2014, la AAP33 realizó un encuentro de especialistas para una discusión e interpretación clínica de los criterios aprobados en la Clasificación de 1999. En esta ocasión se propuso formular el diagnóstico de la periodontitis basado en múltiples parámetros clínicos clasificados de acuerdo con la gravedad de la enfermedad: inflamación con SS, aumento de la PCS y del NIC y pérdida ósea definida radiográficamente (Tabla Nº II).
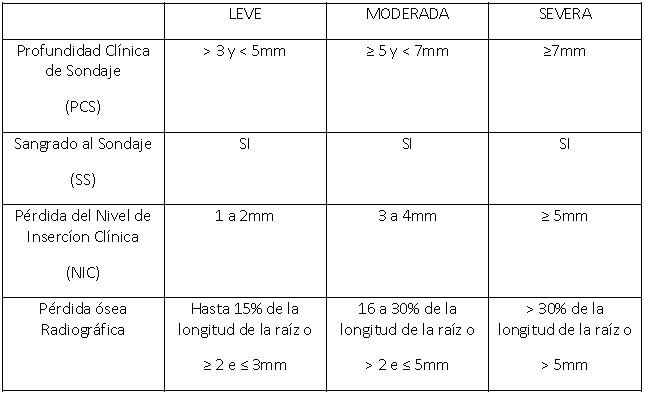
Así, se demuestra claramente que existe un gran interés por parte de la AAP34 de difundir hacia los investigadores y clínicos que la periodontitis debe ser diagnosticada tomando en cuenta el conjunto de alteraciones en los principales parámetros clínicos (NIC, PCS y SS), asociado al examen radiográfico para comprobar la pérdida ósea.
Kerbauy et al.35 (2000) sostienen que el sondaje periodontal y el uso de radiografías son los métodos más tradicionales para el diagnóstico de la enfermedad. Adicionalmente, que las alteraciones ocurridas a nivel óseo de la cresta alveolar son una consecuencia de la actividad destructiva de la enfermedad periodontal en un determinado período de tiempo, mientras que los cambios en los tejidos gingivales reflejan la condición inflamatoria actual.
Actualmente, por medio de las radiografías se puede obtener informaciones sobre el estado periodontal y realizar un registro permanente de la condición ósea a lo largo de la enfermedad. Adicionalmente, se puede identificar el grado de destrucción del hueso, evaluar la presencia de factores irritantes locales y todas las características del periodonto que influencian en el pronóstico de la enfermedad36.
En 2013, Vijay y Raghavan37 afirmaron que la toma de radiografías periapicales seriadas es considerada el patrón de oro para el diagnóstico y la planificación del tratamiento de la EP. Sin embargo, actualmente se observa en la literatura una gran diversidad de medidas para la correcta evaluación de la enfermedad periodontal. Por ejemplo, una investigación quiso establecer la prevalencia de la EP en una determinada muestra a partir de 6 diferentes combinaciones de parámetros periodontales y los valores variaron de 12.1% a 37.7%38.Tales discrepancias en la utilización de los parámetros periodontales convergen en un importante factor de conclusiones falso-positivas. Cada criterio, más simple o más específico, tiende a proporcionar resultados distintos en una misma población de estudio21.
Investigaciones clínicas conducidas por Jeffcoat et al.24 en 2001, Noack et al.25 en 2005 y Bassani et al.26 en 2007, utilizaron únicamente el parámetro NIC para establecer el diagnóstico de EP y presentaron variaciones en la cantidad de sitios, dientes y valores para caracterizar la enfermedad en sus diferentes niveles de gravedad.
Aunque el NIC sea considerado una medida más precisa que la PCS y sea considerado el patrón de oro para la gravedad y progresión de la enfermedad, su uso aislado podría incluir, de forma equivocada, algunos locales con periodonto sano resultado de terapias previas, por ejemplo39,40.
En la práctica clínica, la evaluación de la pérdida del nivel de insercíon ha resultado un desafío, principalmente en la determinación de la localización de la unión cemento-esmalte cuando el margen gingival se encuentra coronalmente hacia ella. Por ende, debido a las suposiciones de localización y a la falta de habilidad táctil34, la probabilidad de lograr fallas con este tipo de medición es mayor.
Por otro lado, en la encuesta poblacional norteamericana (NHANES) de 1981 y de 1999-20001, y Hujoel et al.27 en 2006 donde utilizó apenas la PCS para diagnosticar la enfermedad periodontal, se hallaron discrepancias entre la frecuencia de los sitios y los valores encontrados para diagnosticar la enfermedad. Además, se comprobó como las metodologías se distancian y perjudican la comparabilidad de los resultados15.
Por otro lado, el uso exclusivo de la PCS resulta en una subestimación de la prevalencia, especialmente en personas más adultas41. Después de los cincuenta años de edad, el NIC continúa avanzando y la PCS disminuye, debido a la recesión gingival fisiológica, y ya muestran una baja correlación42. En grupos etarios más jóvenes, el uso aislado de la PCS podría generar una sobrestimación de la enfermedad periodontal, debido a las oscilaciones hormonales comunes en la pubertad que normalmente provocan hiperplasia del tejido gingival2,9.
La recesión o retracción gingival puede acompañar a la pérdida de inserción en algunos casos, logrando enmascarar la progresión de la enfermedad si las medidas de PCS fuesen evaluadas sin la verificación del NIC41.
Con el fin de suplir las deficiencias encontradas anteriormente, distintas investigaciones1,7,30,31,43,44 realizaron la medición de la PCS junto con el NIC en seis sitios por diente5 para calcular la extensión y gravedad de la EP. Además, emplearon el SS para evaluar la inflamación gingival y realizaron exámenes radiográficos periapicales para valorar la extensión de la pérdida ósea15,21. Sin embargo, la estandarización de esas variables tampoco fue estipulada y la comparabilidad de los resultados fue nuevamente comprometida.
Finalmente, se ha sugerido un criterio más amplio en el estudio de Gomes-Filho et al.28 en 2005. Los autores incluyeron el SS a los parámetros de PCS y NIC y sugirieron como patrón de oro por lo menos 4 dientes con PCS ≥4mm, NIC ≥3mm con SS. Radnai et al.29, en 2006, utilizaron también el parámetro clínico de PCS asociado al SS, pero no llevaron en consideración el NIC para el diagnóstico.
Gomes-Filho et al.15, en 2007, concluyeron que la elección del criterio de diagnóstico y de variables como el número de sitios, dientes y sextantes, así como el análisis parcial o total de la boca y parámetros evaluados aisladamente o en conjunto, debe ocurrir de acuerdo con el diseño de la investigación.
Asimismo, Heaton et al. (2018) afirman que los diseños de estudio de boca dividida ofrecen más ventajas para exámenes periodontales, principalmente sobre la cantidad reducida de mediciones necesaria. Además, pueden llegar a ser la única opción viable para incluir en algunos estudios clínicos, en los cuales muchas otras evaluaciones son realizadas45.
Estudios epidemiológicos que aborden morbilidad, prevalencia e incidencia, por presentar grandes muestras y carácter colectivo, deben preconizar sistemas de diagnóstico más simplificados, compuestos por la suma de algunos descriptores clínicos y exámenes parciales de la boca15.
En contrapartida, ensayos clínicos que presentan muestras menores necesitan precisión en sus medidas, pues en la mayoría de las veces, evalúan asociación entre enfermedades. Es condición fundamental que las enfermedades investigadas cuenten con criterios de diagnóstico precisos que garanticen la confiabilidad del análisis entre las variables principales y las covariables en el proceso de modelado final28.
Definir un criterio de diagnóstico periodontal para el diseño de una investigación es complejo; sin embargo, trabajar conjuntamente con los tres principales parámetros clínicos PCS, NIC y SS sería lo ideal para alcanzar la caracterización más fiel de la periodontitis crónica en una población de estudio.
Independientemente del diseño del estudio, experimental u observacional, la entidad clínica bajo investigación, en este caso la periodontitis, debe ser bien caracterizada. Solamente así será posible alcanzar la comparabilidad de los resultados de las investigaciones, necesaria para el avance en la planificación de programas que buscan la mejoría de la calidad de vida de las poblaciones.