Recibido para Arbitraje: 08/03/2020
Aceptado para Publicación: 24/04/2020
Introducción: La Dentinogénesis Imperfecta (DI) es un trastorno hereditario en el desarrollo dental de carácter autosómico dominante. Clínicamente se observa pérdida del esmalte dental que expone una dentina opalescente color marrón, gris o violácea que suele desgastarse hasta el borde cervical. La incidencia se estima entre 1 en 6000 hasta 1 en 8000. Shields clasificó la DI en tres grupos: DI tipo I (DI-I) se considera la forma sindrómica asociada a Osteogénesis Imperfecta (OI), la DI tipo II (DI-II) se considera la forma no sindrómica y la DI tipo III (DI-III) conocida como Brandywine. Objetivo: Determinar el tipo de DI, tendencia familiar y características clínicas del defecto dental y establecer el diagnóstico y el plan de tratamiento que permita recuperar la función y la estética en un paciente pediátrico. Reporte de caso: Se trata de paciente masculino de 4 años de edad que acudió a la Sala Clínica del Postgrado de Odontopediatría de la Facultad de Odontología de la Universidad Central de Venezuela (UCV) para evaluación odontológica por presentar alteración en la estructura y color de su dentición, severa atrición y pérdida de la dimensión vertical oclusal (DVO). Radiográficamente se observó obliteración pulpar, marcada constricción cervical y raíces cortas. Después del análisis de la historia familiar y el examen clínico, radiográfico e histopatológico se diagnosticó DI-II. Se procedió a realizar tratamiento preventivo, restaurador y protésico con sobredentadura superior.
Palabras clave: Dentinogénesis Imperfecta, niños, tratamiento, sobredentadura.
Dentinogenesis Imperfecta (DI) is an autosomal dominant dental development disorder. Clinically, loss of enamel is observed and exposes a brown, gray or violet opalescent dentin that usually wears to the cervical margin. The incidence is estimated between 1 in 6000 to 1 in 8000. Shields classified the DI into three groups: type I DI (DI-I) is considered the syndromic form associated with Osteogenesis Imperfecta (OI), type II DI (DI-II ) is considered the non-syndromic form and type III DI (DI-III) known as Brandywine. Objective: To determine the type of DI, family tendency and clinical characteristics of the dental defect and establish the diagnosis and treatment plan that allows recovering function and aesthetics in a pediatric patient. Case report: A 4-year-old male patient was attended at the Postgraduate Pediatric Dentistry Clinic at the Faculty of Dentistry of the Universidad Central de Venezuela (UCV), presenting structure and color anomaly of dentition, severe attrition and loss of the occlusal vertical dimension (DVO). In radiographs, pulp obliteration, marked cervical constriction and short roots were observed. After the analysis of the family history and the clinical, radiographic and histopathological examination, DI-II was diagnosed. The management included preventive, restorative and prosthetic treatment with upper overlay denture.
Key words: Dentinogenesis Imperfecta, children, treatment, overlay denture.
Autor de correspondencia: María Rosa Valladares. [email protected].
La DI es un defecto hereditario del desarrollo dental, de tipo autosómico dominante 1-5. La incidencia se estima entre 1 en 6000 hasta 1 en 8000 1-3,5,6. Por lo general, la dentición primaria se encuentra más afectada que la permanente3,6. Clínicamente los dientes muestran una decoloración amarillenta, parduzca, gris o violácea1,2,4. El esmalte se fractura rápidamente dejando la dentina expuesta2,6,7, que rara vez produce sensibilidad, aun cuando el desgaste dental puede alcanzar el nivel cervical1,8.
Shields describió tres tipos de DI: DI-I: se considera la forma sindrómica asociada a OI; la DI-II: también llamada dentina opalescente, es más común que la DI-I, no está asociada a otros desórdenes hereditarios y por lo general la dentición primaria se muestra más afectada que la permanente; y la DI-III: o Brandywine es un defecto aislado de una población de Estados Unidos de América del mismo nombre1,8.
Radiográficamente se caracteriza por presentar coronas bulbosas y cortas, con una marcada constricción cervical, obliteración pulpar y raíces cortas y cónicas1,3,8. En algunas ocasiones puede presentarse agenesia dental y retención prolongada de dientes primarios9. Histológicamente se observa una dentina poco organizada con escasos túbulos dentinarios dispuestos de manera irregular y de diámetro aumentado, y grandes áreas de matriz no calcificada2,7,10.
La DI-II y DI-III son desórdenes de un gen único conocido con el nombre de dentina sialofosfoproteínica (DSPP), localizado en el brazo corto del cromosoma 4, precursor de la sialoproteína de la dentina (DSP) y fosfoproteína de la dentina (DPP). Estudios en ratones han sugerido que la DSP regula el inicio de la mineralización dentinaria mientras que la DPP está asociada a la maduración de la dentina mineralizada. Asimismo, el fenotipo de la DI parece estar asociado a la retención de DSPP en el retículo endoplasmático del odontoblasto 11-13.
Se trata de un paciente masculino de 4 años 6 meses de edad quien acude a la Facultad de Odontología de la UCV para evaluación, acompañado de su madre, refiriendo preocupación por el color de los dientes y antecedentes familiares de DI-II.
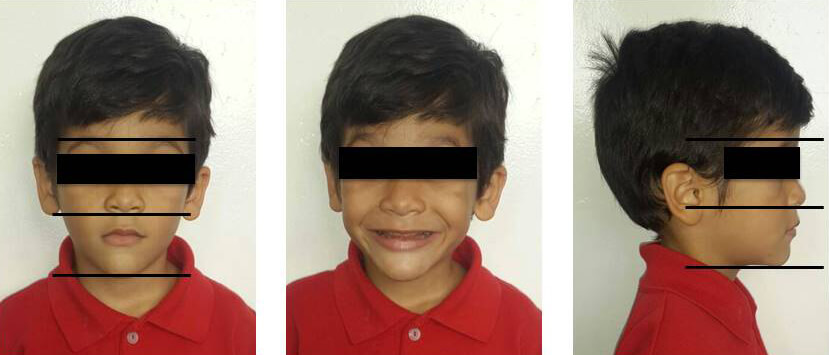
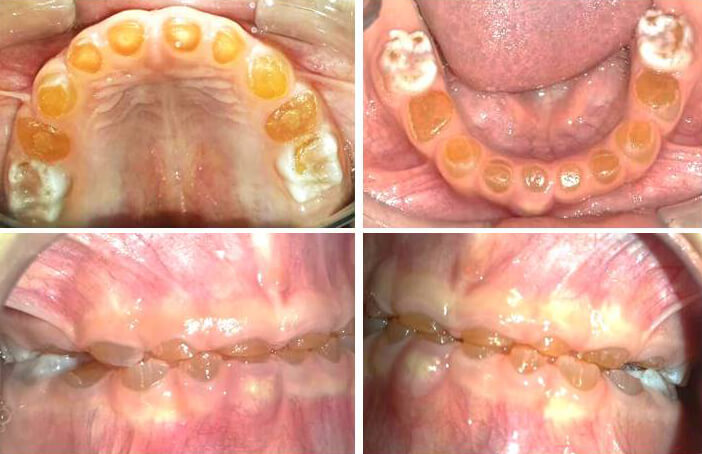
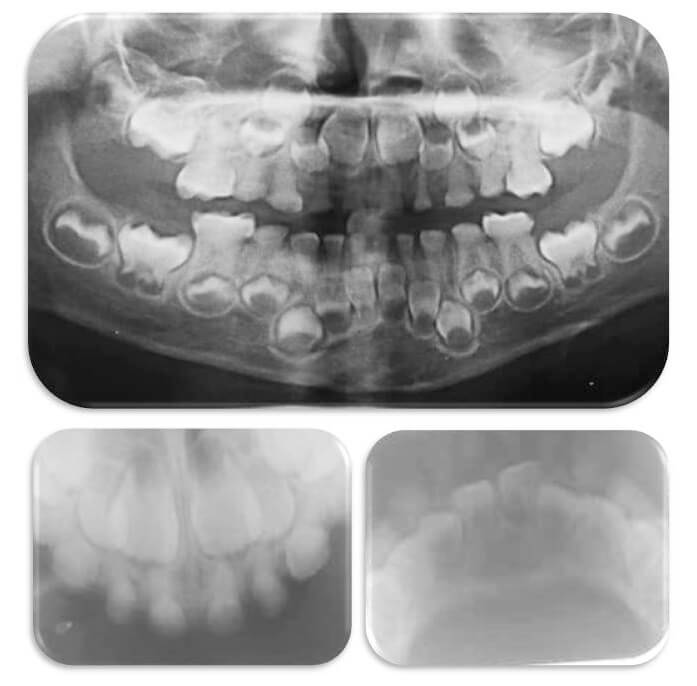
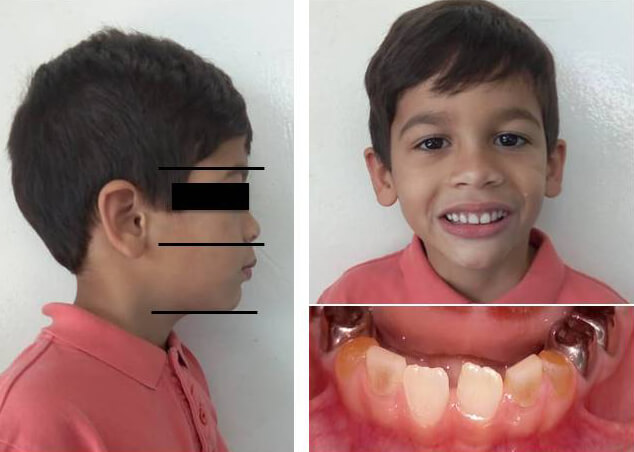
Al examen clínico extraoral se observa: pérdida de soporte labial, disminución del tercio inferior facial y pérdida de la DVO, sin alteraciones de la articulación temporomandibular (ATM) (Figura 1). Al examen clínico intraoral se observaron los dientes: 54,53,52,61,62,63,64,74,73,72,71,81,82,83,84 con un aspecto opalescente de color amarillo café, liso y de apariencia esclerosada. Adicionalmente presentaban signos de atrición severa los primeros molares primarios e incisivos centrales primarios tanto superiores como inferiores. Persistía esmalte irregular con múltiples fracturas en 55, 65, 75 y 85. A nivel de la encía adherida del 81 se observó una lesión purulenta y blanda compatible con imagen clínica de absceso dentoalveolar acompañado de movilidad dentaria grado II (Figura 2). Al examen radiográfico se observaron coronas de forma bulbosa y marcada constricción cervical, obliteración en las cámaras pulpares, raíces cortas, delgadas, y de punta roma de toda la dentición primaria (Figura 3). Por lo que el diagnóstico clínico fue de DI-II.
Fase Preventiva: Enseñanza de las técnicas de higiene bucal, tanto al paciente como a sus padres, con una explicación detallada de los procedimientos y la condición dental. Se realizó una aplicación tópica de un gel de fluoruro. Al realizar la exodoncia del 81, se envió al laboratorio para el estudio histopatológico que mostró al examen microscópico: tejido dentinario amorfo con túbulos desorganizados, por lo que se corroboró el diagnóstico de DI-II.
Fase Restauradora: a)Coronas de acero inoxidable (CAI) en 55,65,75,74,84,85, para lo cual no se realizó desgaste alguno en 74 y 84 y para 55,65,75 y 85 se realizó un desgaste de 0,5 mm en toda la superficie coronaria, alisando y regularizando los ángulos, con la finalidad de lograr el ajuste de la corona. Todas las coronas fueron cementadas con vidrio ionomérico tipo I (Figura 4) b) Confección de sobredentadura superior abarcando todo el sector anterior y posterior solo para 54 y 64, con ganchos contorneados en 55 y 65 y un tornillo expansor. Se indicó el uso de la prótesis durante el día, incluso para comer y el descanso durante la noche (Figura 5). Se realizó la restauración estética de resina compuesta con coronas prefabricadas de celuloide en 72,73,82,83.
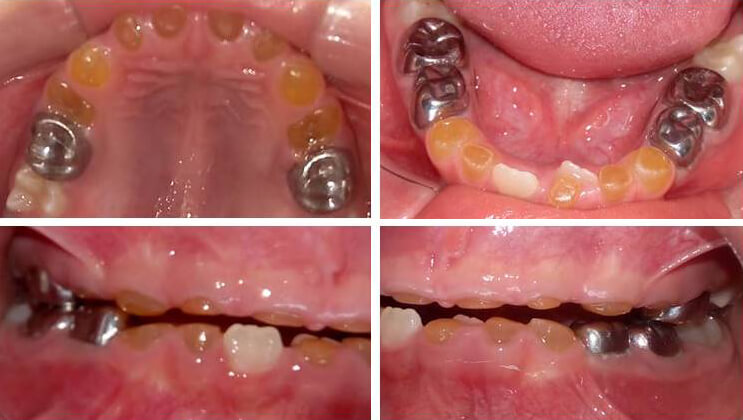
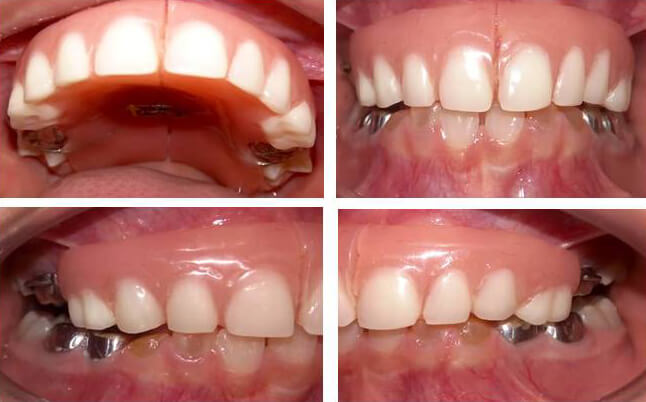
Al control periódico se observó restauración de la DVO, sin lesión en la ATM y pérdida de las restauraciones de 73 y 83 (Figura 6). Al erupcionar los primeros molares permanentes se realizó una aplicación tópica de barniz de flúor y la colocación de sellantes de fosas y fisuras, pues aunque mostraron una estructura aparentemente normal, el paciente refirió sensibilidad dental. Se planificó control trimestral para el ajuste de la prótesis de acuerdo a la erupción de los dientes permanentes, y la activación del tornillo para acompañar el crecimiento maxilar.
Son escasos los reportes de tratamiento en niños con diagnóstico de DI-II durante el período de dentición primaria. Sin embargo, entre los objetivos y ventajas del tratamiento temprano de la DI en niños, se han descrito: 1.- Mantener la salud bucal, la vitalidad forma y tamaño de la dentición, 2.- Proveer una apariencia estética para prevenir problemas psicológicos y mejorar la calidad de vida, 3.- Lograr una dentición funcional, 4.- Mantener la longitud del arco, 5.-Prevenir interferencias en la erupción de los dientes permanentes, 6.- Permitir el crecimiento armónico de los huesos de la cara y la ATM y 7.- Establecer con los padres una adecuada y temprana comunicación8,10,14.
Akhlaghi et al2, Reis Gama et al8, Rabassa et al10, Sapir et al15, Caleya et al16 coinciden en cuanto a las ventajas obtenidas al aumentar la DVO mediante la confección de CAI para restaurar el sector posterior. Sin embargo, es necesario estudiar la altura ocluso gingival del pilar, pues pueden presentarse constantes descementaciones10.
Por otro lado, la queja estética es el motivo de consulta más frecuente1-5,7,8,10,15, por lo que los mayores esfuerzos deben realizarse para lograr una dentición funcional y estética. La conducta del paciente, las fallas en la adhesión, la presencia de pilares cortos y la exfoliación inminente de los dientes primarios son factores a considerar en la restauración del sector anterior ya que pueden ocasionar fracasos en el tratamiento2,5,17,18.
Por esta razón, el uso de sobredentaduras es de gran utilidad pues: favorecen la masticación y la estética, no se producen alteraciones del hueso alveolar, mantienen la propiocepción, son económicas, requieren menos tiempo de trabajo, no ameritan preparaciones dentarias extensas, tienen excelente retención y estabilidad y producen un efecto psicológico positivo1,5,10. Adicionalmente se ha reportado una baja incidencia de caries en los pacientes con DI, generalmente debida al desgaste dentario rápido 8,17.
Así pues en el caso presentado se decidió confeccionar una sobredentadura superior, ya que los dientes mostraban una dentina altamente esclerosada y pulida, con poca retención de biofilme y sin sensibilidad dental, coincidiendo con Syriac et al1.
Por lo general, cuando los dientes permanentes comienzan a erupcionar muestran una estructura de esmalte sano10,16, tal como se observa en el caso presentado; por lo que debe hacerse énfasis en el tratamiento preventivo y el control periódico, aun cuando algunos clínicos recomiendan la colocación de coronas en la dentición permanente tan pronto sea posible para evitar pérdida de sustrato dentario2,5,17, por lo que aún no existe un consenso definitivo y es imperativo el trabajo de un equipo interdisciplinario para estructurar un plan de tratamiento exitoso.
En los pacientes con diagnóstico de DI es de vital importancia que el Odontopediatra descarte la presencia de OI mediante una detallada historia clínica. Ante la mínima sospecha se deberán hacer las pruebas necesarias para confirmar o descartar OI.
Debido a las secuelas funcionales, estéticas y psicológicas que se observan en niños con DI, resulta importante realizar un diagnóstico y tratamiento precoz de la condición con el fin de prevenir el deterioro de la dentición, la pérdida de DVO y mantener la estética en una etapa clave de desarrollo psicosocial.
Entre las técnicas restauradoras se han propuesto: la confección de coronas de resina para el sector anterior, coronas de metal para el sector posterior y las sobredentaduras. El clínico deberá hacer un estudio minucioso del caso que permita restaurar la estética y función para el máximo bienestar del paciente. Asimismo, los protocolos preventivos y el continuo seguimiento disminuyen la probabilidad de sensibilidad dentaria y la fractura posteruptiva.