Recibido para arbitraje: 27/02/2021
Aprobado para su publicación: 04/04/2021
La revascularización pulpar (RV) es considerada un procedimiento de endodoncia regenerativa para tratar los dientes permanentes inmaduros con necrosis pulpar. Sin embargo, algunos estudios han evidenciado que el éxito clínico se debe a un proceso reparativo. El siguiente reporte tiene el objetivo de interpretar los hallazgos radiográficos y de tomografía de haz cónico en un diente sometido a revascularización pulpar y posterior ortodoncia. Se reporta el caso de un paciente masculino, de 19 años, con diagnóstico de necrosis pulpar y absceso apical agudo en el 1.1, recibió medicación intraconducto con hidróxido de calcio. Posteriormente, se indujo la formación de un coágulo sanguíneo y selló con MTA. A dos años de seguimiento, la THC confirmó un desarrollo radicular poco significativo, sin disminución del diámetro apical, correspondiente a un proceso reparativo del tipo 3. Además, se evidenció visualmente un tramado RO en el interior del conducto, similar a otros casos reportados, y un periápice sin alteraciones. En el control a los 8 años, y posterior a la ortodoncia, se encontró al diente asintomático y funcional, con un ligamento periodontal continuo en torno al ápice radicular y el tramado en el interior del conducto. La RV indujo un proceso reparativo, que alcanzó el éxito clínico al controlar los signos y síntomas de la infección y mantuvo el diente en función. Sin embargo, la maduración radicular se mostró incierta. Las imágenes radiográficas y la THC son herramientas imagenológicas determinantes para el seguimiento postoperatorio en Endodoncia.
Palabras clave: diente permanente inmaduro, revascularización pulpar, tomografía de haz cónico, endodoncia regenerativa, hallazgos radiográficos.
Pulp revascularization (RV) is considered a regenerative endodontic procedure to treat immature permanent teeth with pulp necrosis. However, some studies have shown that the unquestionable clinical success is due to a reparative process. The following report has the objective of interpreting the radiographic and cone beam tomography findings in a tooth submitted to pulp revascularization and posterior orthodontic. The case of a 19-year-old male patient with a diagnosis of pulpal necrosis and acute apical abscess in 1.1, received intracanal medication with calcium hydroxide. Subsequently, the formation of a blood clot was induced and sealed with MTA. After two years of follow-up, CBCT confirmed a not very significant root development, without a decrease in the apical diameter, corresponding to a type 3 reparative process. In addition, a RO trabecular mesh was visually evidenced inside the canal, similar to other reported cases, and a periapix without alterations. In the 8-year-old follow-up, and after orthodontics, the tooth was found asymptomatic and functional, with a continuous periodontal ligament around the root apex and the weft inside the canal. RV induced a reparative process, which achieved clinical success by controlling the signs and symptoms of infection and maintaining the tooth in function. However, root maturation was uncertain. Radiographic images and CBCT are decisive imaging tools for postoperative follow-up in Endodontics.
Key words: immature permanent tooth, pulp revascularization, cone beam tomography, regenerative endodontics, radiographic outcomes.
Autor de correspondencia
Concetina Petrocco, Cátedra de Endodoncia, Piso 7, Facultad de Odontología, Universidad Central de Venezuela, Ciudad Universitaria, Los Chaguaramos, Caracas 1060, correo [email protected]
La revascularización pulpar es considerada un procedimiento de endodoncia regenerativa, y surge como alternativa terapéutica, para tratar los dientes permanentes inmaduros con necrosis pulpar 1,2,3. Desde el punto de vista endodóntico sus objetivos son regenerar el complejo dentino pulpar, continuar el desarrollo radicular de dientes inmaduros y prevenir o resolver las periodontitis apicales 1,2.
Sin embargo, algunos reportes clínicos como el de Becerra et al.4 en donde lograron mostrar los hallazgos histológicos de un diente humano, previamente sometido a revascularización pulpar, confirman las sospechas en cuanto a que este procedimiento induce la reparación de los tejidos, en lugar de la tan deseada regeneración del complejo dentino-pulpar4. Incluso, la Sociedad Europea de Endodoncia (ESE, siglas en inglés de European Society of Endodontology) afirma que el análisis histológico después de la revitalización muestra en algunos casos la curación o reparación, pero, no la regeneración5.
En el siguiente reporte se muestra la interpretación de interesantes hallazgos radiográficos e imagenológicos a lo largo de 8 años de seguimiento y control de un diente permanente inmaduro con necrosis pulpar sometido a revascularización pulpar y ortodoncia.
En enero del 2013, un paciente masculino de 19 años, acudió por urgencia a la consulta privada debido a dolor y tumefacción difusa intrabucal en zona anterosuperior. Refirió haber sufrido un traumatismo dentario hace aproximadamente 11 años.
En cuanto a los síntomas señaló sentir molestias y presión en zona anterosuperior desde hace algunos días. En la exploración inicial se apreció oscurecimiento de la corona clínica del 1.1 y la cámara pulpar expuesta al medio bucal desde hace aproximadamente 3 meses con movilidad grado II. Además, se evidenció fractura del borde incisal del 1.1 y 2.1. En el fondo del vestíbulo a nivel apical del 1.1 se observó una tumefacción intrabucal. El paciente refirió haber asistido a consultas odontológicas, en varias oportunidades, producto de las molestias en el diente, aun cuando, no logró precisar qué procedimientos le fueron practicados. Afirmó haber tenido un cemento que se desprendió hace aproximadamente 3 meses, quedando la cámara pulpar expuesta. La evaluación diagnóstica arrojó que el 1.1 no respondió a la prueba térmica del frío, sin embargo, indicó molestias, tanto a la percusión como a la palpación sobre apical. El 2.1 respondió a la prueba térmica del frío y a las pruebas perirradiculares con normalidad. El examen radiográfico complementó la información clínica con el hallazgo de una rizogénesis incompleta, mostrando paredes del conducto radicular delgadas y paralelas, ante la ausencia de una constricción apical (figura 1). El diagnóstico clínico del 1.1 fue de necrosis pulpar y absceso apical agudo. La rizogénesis incompleta, la necrosis pulpar y la posibilidad de restaurar con un material adhesivo a nivel coronario, determinaron la selección del caso para realizar una revascularización pulpar.
El paciente fue informado de las alternativas terapéuticas viables para su caso: apicoformación con barrera apical de agregado de trióxido mineral (MTA) o revascularización pulpar2. Una vez que se identificaron las ventajas y limitaciones de cada una, hubo acuerdo de intentar como primera opción la revascularización.
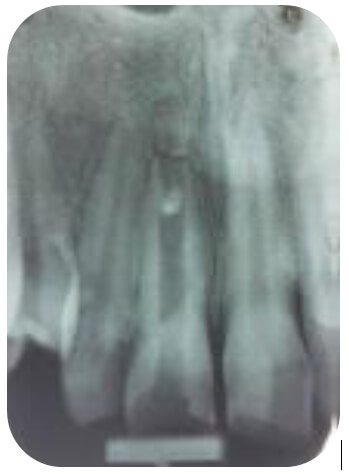
El procedimiento comprendió en una primera sesión el control de la infección. Para ello se realizó el aislamiento absoluto del diente y se rectificó la apertura de cámara, seguidamente se empleó una irrigación profusa con hipoclorito de sodio al 5,25% ayudado con una lima ultrasónica #25 para desbridar adecuadamente el conducto expuesto al medio bucal. Mientras se realizaba esta maniobra se hizo evidente el drenaje purulento a través del conducto, se dejó de irrigar y con una leve presión en vestibular del incisivo, en sentido apico-coronario, favoreciendo el drenaje del exudado. Posteriormente, se irrigó de forma abundante y se procedió a tomar una radiografía con una lima #90 para tener una longitud tentativa. No se ensancharon las paredes del conducto debido a su delgadez, básicamente, se realizó una desinfección química con el hipoclorito de sodio, potenciado con la lima ultrasónica, generando la salida de detritus acumulados en el interior del conducto. Seguidamente, el conducto se secó con conos de papel estériles, se llevó el hidróxido de calcio en polvo (EZ-Calcium Hydroxide U.S.P., EZ-Products), mezclado con unas gotas de anestesia (lidocaína 2%), como medicamento intraconducto. La cavidad de acceso fue sellada con ionómero vítreo autocurado (Glas Ionomer Cement Type II, Shofu Inc.)
En la segunda sesión, luego de 20 días, se verificó la ausencia de sintomatología y el control de la infección. No se anestesió y se procedió a colocar el aislamiento absoluto. Una vez que se removió el hidróxido de calcio del interior del conducto e irrigó, de forma profusa, con el hipoclorito de sodio, se secó el exceso de hipoclorito con conos de papel, dejando un cono de papel #90 dentro del conducto, de forma tal que, bloqueara y absorbiera la entrada de líquido o sustancias al conducto. Se grabaron las paredes de la cámara pulpar durante 5 segundos con ácido fosfórico al 35% (ETCHANT GEL S, Coltène Whaledent), se lavó con solución fisiológica y secó con torundas estériles, se pinceló el agente de enlace (One Coat Bond SL, Coltène Whaledent), y se difundió, con leve presión de aire de la jeringa triple, para inmediatamente, fotocurar. Seguidamente, las paredes internas de la cámara de acceso fueron pinceladas con resina fluida (PermaFlo, Shade A2; Ultradent, USA) creando una muy delgada capa para fotocurar. Este procedimiento tiene la finalidad de sellar los túbulos dentinarios para evitar que se pigmente la corona clínica con el MTA, pese a ser blanco6. Se retiró el cono de papel, que bloqueaba el conducto, para proceder a inducir el sangrado periapical con una lima #20, de forma tal que, penetrara unos pocos milímetros dentro del tejido periapical. La maniobra, se repitió en varias ocasiones, debido a que no se lograba estimular un sangrando tan intenso como para llenar el conducto. A pesar de no estar anestesiado, el paciente nunca refirió molestias o incomodidad. Una vez que se consideró que era suficiente el sangrado, se aplicó una torunda de algodón humedecida en solución fisiológica durante unos 15 minutos, de forma tal que, favoreciera la conformación de un coágulo consistente, que haría las veces de un andamio para el crecimiento celular. Transcurrido el tiempo, se preparó, según las indicaciones del fabricante, la mezcla de MTA blanco (MTA White, Angelus Industria de Productos Odontológicos S.A.). Se llevó al interior de la cámara pulpar, se compactó con leve presión ayudados por una torunda de algodón humedecida con el agua destilada, de forma tal que, la barrera de MTA quedara a nivel del límite amelo-cementario. Una vez verificada radiográficamente la extensión y compactación del MTA (figura 2), se colocó sobre él una torunda humedecida con solución fisiológica y fue sellado el acceso con ionómero vítreo nuevamente2. Nótese, en la figura 2, que la barrera de MTA fue de mayor espesor al deseado, y, poco compacta en su extremo más apical, quizás, debido a la dificultad para generar un sangrado abundante que favoreciera la formación de un coágulo denso, capaz de ofrecer cierta resistencia a la leve compactación del MTA.
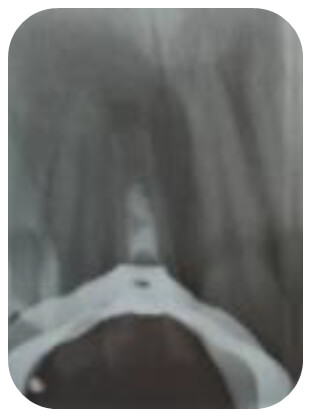
A los 3 días el paciente regresó para remover la torunda y verificar la gelificación sólida de la barrera de MTA. Confirmado este criterio se procedió a sellar con ionómero vítreo y se restauró con resina.
Luego de 8 meses (octubre 2013) se realizó el primer control postoperatorio. El diente se encontró asintomático y funcional. Radiográficamente no se evidenciaron cambios significativos.
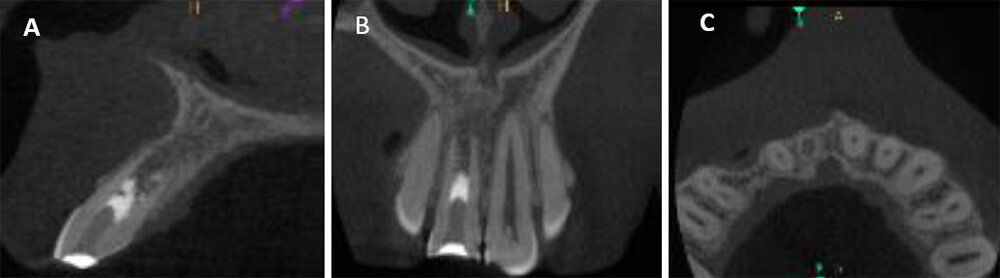
A los 23 meses se realizó el tercer control postoperatorio, se halló el diente asintomático y funcional, no se apreció un aumento de la longitud radicular ni disminución del diámetro apical del conducto, sin embargo, se apreció un tramado RO en el interior del conducto y ausencia de la imagen RL periapical (Figura 3). Ante los hallazgos inciertos, se indicó la tomografía de haz cónico (THC) del sector anterosuperior como recurso tecnológico tridimensional para interpretar y comprender, mediante un criterio visual certero, lo acontecido a nivel intraconducto y periapical7.

Ante la ausencia de síntomas y signos de infección o inflamación, y los evidentes hallazgos de cicatrización periapical, el paciente fue referido a ortodoncia.
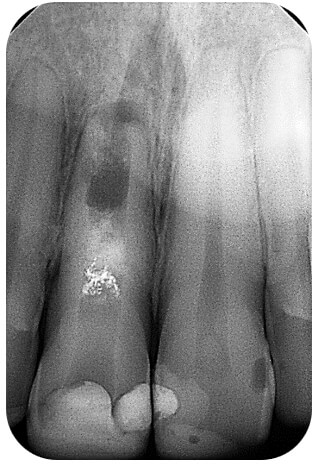
En marzo del 2021, a los 8 años de realizada la revascularización, se cita para evaluar el caso. El tratamiento de ortodoncia había finalizado 4 años atrás y el diente se encontró completamente asintomático y funcional. La radiografía de control (figura 6) evidencia un tramado RO en la porción apical del interior del conducto radicular, la presencia de un ligamento periodontal continuo y uniforme alrededor de toda la raíz, con un ápice achatado y sin evidencias de lesión periapical.
El análisis de los hallazgos y la evolución del caso permiten evidenciar el éxito clínico2 (objetivo principal) y el proceso reparativo2,5,8 inducido por la revascularización pulpar, de tipo 3, basados en que no se pudo lograr el aumento en la longitud radicular ni tampoco disminuir el diámetro apical del conducto9 (Figura 4). Además, estos hallazgos imagenológicos pudieran coincidir con el reporte histológico de Becerra et al. (2014)4 quienes observaron, dentro del conducto de un diente humano previamente revascularizado con un coágulo sanguíneo, tejido similar al óseo y cemento, inmersos dentro de un tejido fibroso.
La continuación del desarrollo de la raíz, evaluable mediante los controles radiográficos, no ocurre en todos los casos, y cuando ocurre, no es de forma similar en todos ellos9. Los factores que influyen en la respuesta de maduración radicular son desconocidos, en ciertos casos, pero, podría tener relación con la persistencia de biopelículas bacterianas o antígenos, con la etiología de la necrosis pulpar, con el retraso en el tratamiento o con el impacto de los agentes de desinfección en la creación de un microambiente propicio para la regeneración10. Algunos estudios se han enfocado en el uso de agregados plaquetarios o de fibrina en contraposición a la utilización del coágulo sanguíneo como andamios. Es así como Ulusoy et al.11 publicaron un estudio donde compararon los resultados clínicos y radiográficos obtenidos empleando andamios de plasma rico en plaquetas (PRP, según su nombre en inglés platelet-rich plasma), plasma rico en fibrina (PRF, según su nombre en inglés platelet-rich fibrin), perlas de plaquetas (PP, según su nombre en inglés platelet pellet) y el coágulo sanguíneo en procedimientos de endodoncia regenerativa. Todos los dientes mostraron, después de un seguimiento promedio de 28 meses, puntajes de éxito similares y altos en cuanto a: curación periapical, desarrollo radicular y respuesta positiva a las pruebas de sensibilidad. En general, los dientes mostraron un 73,9% de cierre apical completo con tasas de cierre similar entre los grupos (P> .05) y una mayor tendencia para cierre apical de forma cónica en lugar de un ápice romo. Este estudio evidencia que el empleo de andamios con PRP, PRF y PP pueden producir resultados clínicos y radiográficos similares al coágulo sanguíneo, sin la necesidad de inducir una hemorragia apical previa. Además, al evitar utilizar al coágulo sanguíneo se disminuye significativamente la posibilidad de que ocurra la obliteración del conducto radicular. Recordemos que, este sangrado apical inducido, puede llevar células madre de la región periapical, y ésto, podría iniciar la deposición ectópica progresiva de tejidos duros en las paredes de la raíz.
Por otro lado, la etiología de la necrosis pulpar de este caso fue un traumatismo. En relación a esta variable existen autores que afirman que el origen traumático puede incidir desfavorablemente en los resultados del procedimiento 3,5,8, sin embargo, recientemente, se publicó un meta-análisis donde no se encontró una relación entre los resultados del tratamiento de endodoncia regenerativa y la causa de la necrosis pulpar (traumatismo, dens evaginatus y caries dental) en los dientes permanentes inmaduros12.
Resulta interesante, y de un valor clínico sustancial, que al examinar con detenimiento el área en torno al ápice, previo a la ortodoncia (Figura 4), existía continuidad entre el tejido que ocupa el interior del conducto y el tejido óseo circundante. Inicialmente hizo pensar en cierta limitación o dificultad para realizar el movimiento dentario en ese diente. Sin embargo, en el control posterior al tratamiento de ortodoncia (Figura 6) se evidencia con claridad un espacio radiolúcido de espesor uniforme y continuo, similar al ligamento periodontal, en torno a toda la superficie radicular.
Este hallazgo permite inferir en la posibilidad de que las fuerzas originadas por el movimiento ortodóncico favorecieron o indujeron la diferenciación y proliferación de células formadoras de un tejido ubicado entre la superficie externa del cemento y el hueso, similar al ligamento periodontal.
No escapa de la atención en la radiografía de control a los 8 años (figura 6) la aparición de una imagen RO intensa similar a material metálico a manera de moteado entre la base cavitaria (ionómero vítreo) y el MTA. La restauración adhesiva se encontró en buen estado y no se apreció filtración marginal. El paciente refirió no haber recibido procedimiento alguno en dicha pieza dental más que el tratamiento de ortodoncia. Es probable que el óxido de bismuto, presente en la composición del MTA, sea el responsable de esa imagen RO.
Si bien, hasta ahora, no existe una contraindicación expresa con respecto a la aplicación del tratamiento de ortodoncia en dientes revascularizados, la ESE señala que estos dientes no deberían ser sometidos a ortodoncia, o dado el caso, se debería esperar a que se evidencie una curación ósea y realizar controles con intervalos más cortos durante el tratamiento, debido a que son susceptibles a la inflamación y resorción radicular5. Sin embargo, hasta el momento en que se redactó el presente artículo no se hallaron publicaciones de reportes de casos de dientes revascularizados, y que posteriormente, hayan sido tratados con ortodoncia.
La revascularización pulpar es una alternativa terapéutica viable para tratar los dientes permanentes inmaduros no vitales, capaz de inducir un proceso reparativo, que alcanza el éxito clínico al controlar los signos y síntomas de la infección y mantener el diente en función. Sin embargo, la maduración radicular continúa siendo un proceso con características y resultados inciertos, cuando el procedimiento se limita al control de la infección y la formación de un coágulo sanguíneo en el interior del conducto.
Las imágenes radiográficas y la THC son herramientas imagenológicas determinantes para la evaluación y seguimiento postoperatorio en Endodoncia.