Recibido para arbitraje: 11/05/2020
Aprobado para su publicación: 21/08/2020
Introducción: La osteonecrosis se presenta como un área de hueso expuesta en la región maxilar y/o mandibular que persiste por más de ocho semanas después de haber sido diagnosticada. Además, constituye un efecto adverso en pacientes que consumen bifosfonatos por períodos prolongados; dificultando la atención odontológica sobre todo en casos donde hay gran pérdida del sustrato dentario que comprometan el órgano dentino-pulpar, y donde la evidencia apoya un tratamiento endodóntico no quirúrgico. Objetivo: Indicar la relación entre la Osteonecrosis de los Maxilares asociada a bifosfonatos y el tratamiento endodóntico no quirúrgico, señalando los parámetros clínicos que deben ser tomados en consideración para la atención de pacientes con riesgo a desarrollar esta patología. Metodología: Para esta revisión, se realizó una búsqueda electrónica de artículos en bases de datos bibliográficas como PUBMED y Scholar Google; y en revistas científicas relacionadas con la especialidad como International Endodontic Journal y Journal of Endodontics. Conclusiones: El tratamiento endodóntico no quirúrgico es la terapéutica de elección cuando existe compromiso del órgano dentino-pulpar o de tejidos periodontales en pacientes bajo tratamiento con bifosfonatos. Sin embargo, se consideró que las lesiones periapicales persistentes, traumatismos de tejidos blandos, uso de anestésicos con vasoconstrictor, procedimientos endodónticos regenerativos, sobreinstrumentación y sobreobturación son conducentes a Osteonecrosis de los Maxilares y se rechaza la extracción dental por ser el principal factor desencadenante de esta patología.
Palabras clave: Bifosfonatos, osteonecrosis, endodoncia.
Introduction: Osteonecrosis presents as an exposed area of bone in the maxillary and/or mandibular region that persists for more than eight weeks after being diagnosed. Furthermore, it constitutes an adverse effect in patients who consume bisphosphonates for prolonged periods; affecting dental care, especially in cases where there is great loss of the dental substrate that compromises the dentin–pulp complex, and where the evidence supports a non–surgical endodontic treatment. Objective: To indicate the relationship between Bisphosphonates associated Osteonecrosis of the jaw and Endodontic Therapy, pointing out the clinical parameters that must be taken into consideration for the care of patients at risk of developing this pathology. Methodology: For this review, an electronic search of articles was conducted in bibliographic databases such as PUBMED and Scholar Google; and in scientific journals related to the specialty such as Journal of Endodontics and International Endodontic Journal. Conclusions: Non-surgical endodontic treatment is the therapy of choice when there is compromise of the dentin-pulp complex or periodontal tissues in patients undergoing bisphosphonate treatment. However, it was considered that persistent periapical injuries, soft tissue trauma, use of vasoconstrictor anesthetics, regenerative endodontic procedures, overinstrumentation and overfilling, were conductive factors to bisphosphonate-associated osteonecrosis and dental extraction is rejected as the main triggering factor for this pathology.
Key words: Bisphosphonates, osteonecrosis, endodontics.
Autor de correspondencia:
Jessica Rajchenberg de Sensel. Dirección: Av. Carlos Soublette. Residencias Oasis. San Bernardino. Caracas, Venezuela. Correo: [email protected]. Número telefónico: +58 424.2581705. ORCID ID: https://orcid.org/0000-0002-6840-3979.
Los bifosfonatos son fármacos indispensables para el tratamiento de ciertas enfermedades metabólicas óseas, como la osteoporosis y la Enfermedad de Paget, así como para la prevención de complicaciones óseas y para el tratamiento de hipercalcemia maligna en pacientes con mieloma múltiple o metástasis ósea.1,2
Se definen como análogos estructurales del pirofosfato inorgánico, cuya función es unirse a la hidroxiapatita inhibiendo su reabsorción por parte de los osteoclastos y depositarse en la superficie del hueso en los primeros minutos después de su captación. Estos se incorporan rápidamente al tejido óseo sin ser degradados, por lo tanto, son fármacos que persisten en el organismo durante años. También se definen como potentes inhibidores de la actividad osteoclástica, lo cual conlleva a una disminución de la resorción ósea. 3,4
Adicionalmente, se clasifican en nitrogenados (alendronato, risedronato, ibandronato, pamidronato, ácido zoledrónico) y no nitrogenados (etidronato, clodronato, tiludronato)5 y se agrupan según la vía de administración que se emplee, ya sea oral o intravenosa. Los bifosfonatos orales se usan principalmente para el tratamiento de la osteoporosis post menopáusica. Son menos potentes que los endovenosos, a su vez, presentan menor incidencia de complicaciones (riesgo estimado de osteonecrosis de 0,04-0,07 %), el tiempo de latencia hasta la aparición de los efectos adversos es mayor (3 años) y el curso evolutivo de las lesiones es menos agresivo. Los bifosfonatos endovenosos son prescritos para tratar la enfermedad de Paget, la hipercalcemia de origen tumoral y las metástasis osteolíticas de tumores sólidos o del mieloma múltiple. Son mucho más potentes, la incidencia de complicaciones es elevada (riesgo estimado de osteonecrosis de 0,8 - 12 %), las lesiones aparecen antes (6 meses) y son mucho más agresivas y complicadas de resolver. 6
Entre sus efectos adversos más alarmantes se encuentra la Osteonecrosis de los Maxilares asociada a bifosfonatos. La condición se presenta como un área de hueso expuesto en la zona maxilar y/o mandibular y puede desencadenar sinusitis maxilar, la formación de una fístula intraoral o extraoral, hueso necrótico, parestesia secundaria y fractura patológica. 7,8
Cabe destacar que, procedimientos quirúrgicos invasivos, enfermedad periodontal preexistente y el uso de prótesis parciales o totales mal adaptadas, son factores desencadenantes de la osteonecrosis de los maxilares. 6,19
Recientemente, se está investigando el empleo de la terapia endodóntica no quirúrgica con el fin de minimizar el riesgo potencial de provocar osteonecrosis. Tomando en cuenta ciertas consideraciones que no deben de pasar desapercibidas y de esta forma lograr devolver la salud bucal sin comprometer al paciente. Entre ellas el uso de anestésicos locales con vasoconstrictor, indicar enjuagues bucales con clorhexidina al 0,12% previo al tratamiento endodóntico, realizar profilaxis antibiótica en determinados casos, tener precaución de no lastimar los tejidos blandos durante el procedimiento de aislamiento absoluto, evitar la patencia apical durante la limpieza y conformación de los conductos radiculares, entre otros. 9
El objetivo de esta revisión documental es establecer la relación entre la Osteonecrosis de los Maxilares con la Terapéutica Endodóntica.
El desarrollo de la presente revisión se llevó a cabo mediante una amplia estrategia de búsqueda en bases electrónicas de datos como PUBMED y Scholar Google; y en revistas científicas como Journal of endodontics, International endodontic journal, British Dental Journal, Acta Odontológica Venezolana y Odous. Los términos utilizados fueron en inglés y español: Bisphosphonates, Endodontics; Bifosfonatos, Endodoncia, Osteonecrosis. Para esta investigación se seleccionaron revisiones sistemáticas, guías clínicas, reportes de casos y ensayos clínicos; utilizando como criterios de inclusión la disponibilidad del texto completo, artículos que relacionaran los bifosfonatos con la osteonecrosis de los maxilares y artículos que relacionaran la endodoncia como tratamiento preventivo de la osteonecrosis. Mientras que se excluyen aquellos que no estaban relacionados con la investigación y artículos con más de 20 años de publicación.
El remodelado óseo es un proceso desarrollado por el organismo donde el hueso es sometido a una renovación continua durante toda la vida. Este fenómeno fisiológico es imprescindible para mantener las funciones normales del esqueleto humano, haciendo posible la reparación de microfracturas. Además, permite la adaptación de la estructura ósea a los requerimientos físicos más importantes garantizando una correcta homeostasis de calcio. Se basa en la función correcta de dos células principales del tejido óseo que constituyen las llamadas “unidades de remodelado”: los osteoclastos; encargados de reabsorber la matriz ósea y los osteoblastos; de sintetizar la nueva matriz ósea. 10,11
Enfermedades como la osteoporosis causan deterioro del sistema óseo; lo cual aumenta el riesgo de fracturas. Los bifosfonatos son el tipo de medicamento indicados con mayor frecuencia en el tratamiento de dicha afección, promoviendo el fortalecimiento de los huesos al disminuir la velocidad con la que éstos se deterioran y reduciendo el riesgo de fracturas de cadera y columna. 12
En tal sentido, los bifosfonatos son análogos estructurales del pirofosfato (P-O-P), con un carbono (P-C-P) que sustituye al oxígeno central. Las moléculas de bifosfonatos tienen dos cadenas laterales al carbono central, R1 y R2. La estructura de la cadena lateral R1 cambia la afinidad de los bifosfonatos para la hidroxiapatita mientras que la cadena R2 determina las propiedades antirresortivas. Basado en la estructura de la cadena lateral R2, los bifosfonatos se dividen en nitrogenados y no nitrogenados. 4
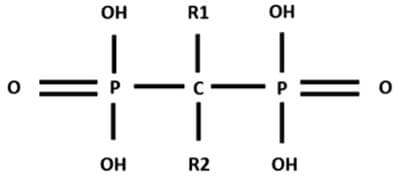
Específicamente, los bifosfonatos interrumpen el ciclo de remodelación ósea al reducir la función y tiempo de vida de los osteoclastos; acumulándose en la zona de formación ósea, provocando que el hueso sea resistente a la disolución por los osteoclastos y reduciendo su supervivencia. Durante el ciclo de remodelado óseo, los osteoclastos reabsorben la matriz mineral ósea y liberan proteína morfogénica ósea (BMP) y factores de crecimiento similares a la insulina. Sin la reabsorción y la neoformación ósea, el hueso sobrevive más allá de su vida útil y no se mantiene la red capilar, lo que conduce a la necrosis avascular del maxilar y osteonecrosis de los maxilares.1
La Asociación Americana de Cirujanos Orales y Maxilofaciales definió la Osteonecrosis de los Maxilares asociada a bifosfonatos como: “La persistencia del hueso expuesto en la cavidad oral, pese al tratamiento adecuado durante 8 semanas, sin evidencia local de neoplasia maligna y sin antecedentes de radioterapia a la región afectada en pacientes que se les ha administrado bifosfonatos”.13 Más adelante, sugirieron un cambio en la nomenclatura, de Osteonecrosis de los Maxilares asociada a bifosfonatos a Osteonecrosis de los Maxilares asociada a Medicamentos; justificando que existen otros fármacos antirresortivos como el Denosumab que desencadenan esta patología.
Posteriormente, un grupo de expertos de la Sociedad Americana para la Investigación del Hueso y Mineral (ASBMR), publicó una definición similar: “Un área de hueso expuesta que persiste durante más de 8 semanas en ausencia de irradiación previa y/o metástasis en el maxilar superior o inferior”. 14
La prevalencia varía de un 0 a un 28% con una incidencia más alta asociada al uso de bifosfonatos intravenosos con contenido de nitrógeno, mientras que los bifosfonatos orales están asociados sólo a un 4%.2
Se proponen 3 criterios para el correcto diagnóstico, basados en:
En el año 2003 se conoció el primer caso de osteonecrosis maxilar asociada a bifosfonatos por el Dr. Robert Marx, quien observó una asociación entre la medicación con bifosfonatos de larga data con hueso maxilar necrótico expuesto. Posteriormente, en el año 2005, Marx y col. estudiaron una posible correlación entre la endodoncia y el desarrollo de la osteonecrosis maxilar asociada a bifosfonatos. 53,54
La necrosis pulpar es el resultado de la invasión microbiana en el sistema de conductos radiculares, con capacidad de extenderse hacia los tejidos periradiculares a través del foramen apical y provocando un aumento de la actividad osteoclástica y resorción ósea.
Las células inflamatorias secretan proteínas como las citoquinas (IL 6 o TNF-a) y proteínas degradantes (colagenasa o proteinasas); las endotoxinas bacterianas activarán el sistema del complemento y posteriormente se diferenciarán los macrófagos en osteoclastos. Los bifosfonatos interfieren en la resorción ósea mediada por osteoclastos e inhiben la remodelación ósea, lo cual puede interferir en la cicatrización de las lesiones apicales posterior al tratamiento de conductos. Las lesiones apicales se consideran factores predisponentes en el desarrollo de la Osteonecrosis de los maxilares asociada a bifosfonatos luego de la extracción dental. 2
Nase et al.17, informaron un caso en el que se realizó una cirugía periodontal sin afectación ósea antes del tratamiento endodóntico no quirúrgico, la cual desencadenó una osteonecrosis maxilar en un paciente medicado con bifosfonatos orales durante 5 años. Mientras que Gallego et al.18 y Kyrgidis et al.19 señalaron que un daño a los tejidos blandos por medio de la utilización de la grapa durante el aislamiento absoluto puede desencadenar la osteonecrosis maxilar. Por lo tanto, se debe evitar cualquier daño a los tejidos gingivales durante algún procedimiento odontológico.
Los pacientes bajo tratamiento con bifosfonatos presentan mayores riesgos de desarrollar Osteonecrosis de los maxilares; y la extracción dental es un factor desencadenante de esta patología, por lo que puede ser evitada realizando un tratamiento de conducto no quirúrgico en el diente afectado. 21
En el año 2009, la Asociación Americana de Cirugía Oral y Maxilofacial publicó un documento en el Australian Endodontic Journal donde afirman que los dientes no restaurables en pacientes que reciben tratamiento con bifosfonatos pueden abordarse realizando la eliminación total de la corona y el tratamiento endodóntico del tercio medio y radicular. 21
Posteriormente, Moinzadeh et al. 9, indican que existen dos pasos durante el tratamiento endodóntico no quirúrgico capaces de desencadenar la Osteonecrosis de los Maxilares en pacientes bajo terapia con bifosfonatos; estos son:
Spanou et al. 22 declaran el uso de Penicilina IV y Metronidazol previo a la extracción, si el diente no restaurable presenta infección purulenta. Se ha demostrado que la microbiota de las lesiones periapicales refractarias al tratamiento endodóntico a menudo está compuesta por especies de Actinomyces. También se han observado microorganismos que son persistentes en patologías periapicales, pulpares y periodontales organizados en modo de biofilm en zonas de osteonecrosis.16
La Sociedad Europea de Endodoncia recomienda la profilaxis antimicrobiana en procedimientos que involucren daño al tejido óseo en pacientes medicados con bifosfonatos, como es el caso de la cirugía endodóntica. Adicionalmente, la cobertura está indicada en el tratamiento de un diente con diagnóstico de necrosis pulpar y pacientes bajo tratamiento con bifosfonatos endovenosos y bifosfonatos orales por más de 3 años, aunque esta incógnita aún no ha sido respondida en la literatura relevante.23
El uso de anestésicos sin vasoconstrictor es imprescindible, ya que el vasoconstrictor disminuye el calibre de los vasos sanguíneos originando una alteración en la vascularización de los tejidos, provocando así una acción antiangiogénica (disminución de la producción de nuevos vasos sanguíneos); acción que también cumplen los bifosfonatos, ocasionando osteonecrosis por falta del flujo sanguíneo en esa zona. 20
La utilización de enjuagues bucales a base de clorhexidina al 0.12% previo a la iniciación del tratamiento endodóntico, reduce la carga bacteriana y mantiene la cadena de asepsia quirúrgica. Su objetivo es reducir la bacteriemia ocasionada por cualquier traumatismo en el tejido blando. 21
También debe evitarse la sobre instrumentación y sobre obturación, con el objeto de evitar irritación en aumento, infección y citotoxicidad en los tejidos periradiculares, que acarrean como consecuencia la osteonecrosis. 21
Por otro lado, los dientes con necrosis pulpar y ápice inmaduro representan un gran desafío para el odontólogo; ya que no pueden ser abordados mediante una terapia convencional y, a pesar que recientemente contamos con los procedimientos endodónticos regenerativos, se debe evitar la inducción del sangrado intraconducto a través del foramen apical por sobre instrumentación, ya que puede desencadenar Osteonecrosis de los Maxilares asociada a bifosfonatos.2
De acuerdo a estudios experimentales recientes, se ha demostrado que los bifosfonatos pueden influir en la reparación de lesiones apicales. 36
El mecanismo fisiopatológico de la osteonecrosis maxilar asociada a bifosfonatos sigue sin estar claro, y las hipótesis actuales son principalmente basadas en observaciones histopatológicas que revelan necrosis ósea, inflamación, presencia de agregados bacterianos y/o áreas de engrosamiento óseo trabecular. 4 Una hipótesis ampliamente aceptada considera la toxicidad de los bifosfonatos y la disminución resultante en la remodelación ósea como el evento inicial y principal en el desarrollo de Osteonecrosis de los Maxilares. 9
Al Rahabi et al. 2 sustentan dos hipótesis; una de ellas es que la osteonecrosis se desarrolla con más frecuencia en la mandíbula debido a que los bifosfonatos se concentran por su alta vascularización y, la otra, es debido al efecto citotóxico sobre el osteoclasto y las células del ligamento periodontal. Mientras que Li et al. 24 afirman que la fisiopatología de esta enfermedad está asociada a una disfunción en la microcirculación, citotoxicidad directa tanto del osteoblasto como del osteoclasto y de las células estromales de la médula ósea. Aunado a esto, la infección bacteriana y una alteración en el sistema inmune también hacen que se desarrolle esta patología.
Castellanos et al. 25 sostienen que los pacientes pueden presentarse asintomáticos por largos períodos de tiempo y la primera manifestación de la patología puede ser la exposición ósea por más de 8 semanas. Por su parte, Gallego et al.18, afirman que en casos de dolor asociado a la osteonecrosis se puede confundir con el dolor de origen odontogénico, siendo necesario contar con profesionales que devengan un diagnóstico preciso y de esta forma evitar una exodoncia o endodoncia innecesaria. Además, reportaron la asociación de la osteonecrosis de los maxilares con el trauma de tejidos blandos ocasionado por la grapa durante el aislamiento absoluto. Kygirdis et al.19 y Moinzadeh et al.9 coinciden a lo anteriormente expuesto y recomiendan que el odontólogo debe ser lo más cauteloso posible al realizar el procedimiento de aislamiento absoluto, evitando la utilización de la grapa para minimizar el riesgo de osteonecrosis.
Cousido et al.55 y Moinzadeh et al.9, proponen el uso de los enjuagues bucales a base de clorhexidina al 0.12% para disminuir la carga bacteriana en la cavidad bucal previo al tratamiento endodóntico. Así mismo, Krimmel et al.26 demostraron que, para reducir la incidencia de la osteonecrosis asociada a medicamentos, es importante mantener una buena salud bucal. Además, hicieron referencia a que una vez instaurada la patología, esta medida de higiene no desempeña un papel relevante en el curso de la enfermedad.
La extrusión de detritus más allá del foramen apical sigue siendo inevitable durante el tratamiento endodóntico no quirúrgico 27. Por esta razón se cuestiona si la profilaxis antibiótica está indicada en el tratamiento de dientes necróticos en pacientes tratados con bifosfonatos de forma reciente o a largo plazo. De acuerdo con Moinzadeh et al.9 esta interrogante aún no ha sido esclarecida y afirma que la extrusión apical de microorganismos es un factor desencadenante de la ostenecrosis de los maxilares, por lo que recomienda la utilización de la amoxicilina como antimicrobiano de primera elección y en caso de que el paciente sea hipersensible, se indica la clindamicina. De igual forma atestiguan la prescripción de profilaxis antibiótica para la prevención de osteonecrosis resultante de un traumatismo mucoso. AlRahabi et al.2 concuerdan con que la extrusión de detritus puede exacerbar el riesgo a esta patología.
Kaptan et al.28, reportaron dos casos de osteonecrosis tras realizar el tratamiento endodóntico en pacientes bajo terapia con bifosfonatos y deciden implementar por primera vez como complemento al tratamiento convencional el gas de ozono, observando resultados favorables al año de seguimiento. Sin embargo, existe poca evidencia científica que avale este procedimiento. Wigler et al.29, reportan un caso con representación de un tracto sinuoso extraoral asociado a una fractura radicular vertical en paciente bajo terapia con bifosfonatos endovenosos, quien fue tratado con antibióticos sin obtener éxito. Concluyendo que con un diagnóstico correcto y temprano se puede prevenir la antibioticoterapia o exodoncia innecesaria.
Patel et al.30, reportan una serie de casos donde asocian la terapia con bifosfonatos con la resorción cervical externa. Alegan, al igual que Gallego et al.18, que cualquier tratamiento que involucre un daño al periodonto puede desencadenar Osteonecrosis.
Otro caso de Osteonecrosis desencadenado por un tratamiento endodóntico fue reportado en el año 2016 por Mosaferi et al.31; donde los signos clínicos iniciales de la enfermedad no incluyeron exposición ósea sino una lesión periapical dolorosa con tracto sinuoso; lo cual contradice el concepto implementado por la Asociación Americana de Cirujanos Orales y Maxilofaciales, que afirma que debe observarse hueso expuesto persistente por más de 8 semanas.13
En un estudio realizado por Hsiao et al.32, se demostró que el porcentaje de reparación de lesiones periapicales después del tratamiento endodóntico en pacientes medicados con bifosfonatos durante un período prolongado fue del 73.5%. Ribeiro et al.36 coinciden en que los pacientes podrían tener una cicatrización apical satisfactoria después del tratamiento endodóntico. Mientras que, Dereci et al. 15 al comparar el éxito de la terapia endodóntica no quirúrgica en pacientes bajo tratamiento endovenoso con bifosfonatos por períodos cortos y períodos prolongados, determinaron que mientras más larga sea la terapia con el fármaco, menor será el porcentaje de reparación de lesiones apicales.
Soundia et al.33, afirman que la enfermedad dental es crítica en la patogénesis de la osteonecrosis, no solo como la principal causa de la extracción dental, sino también como un factor predisponente de la osteonecrosis y su fisiopatología. Así mismo, Song et al.34, demostraron que una patología periradicular preexistente tal como la periodontitis apical, es un factor predisponente que puede exacerbar el desarrollo de osteonecrosis de los maxilares después de una exodoncia y, sugieren que esta sea controlada antes de proceder a la extracción dental. Además, Hadaya et al.37 evaluaron el desarrollo de la osteonecrosis en animales bajo tratamiento con ácido zoledrónico, después de la exodoncia en dientes con enfermedad periapical previa; observando exposición ósea, falta de cicatrización, presencia bacteriana y osteonecrosis. Por su parte, Rao et al.35, aseveran que una enfermedad periapical preexistente disminuye significativamente la reabsorción ósea, pero aumenta el riesgo de desarrollar osteonecrosis.
Silva et al.38, recalcaron la importancia de los osteocitos en el metabolismo óseo, demostrando que en condiciones de hipoestrogenicidad hay una mayor apoptosis de estas células en el hueso alveolar alrededor de una lesión periapical, y que el tratamiento con bifosfonatos es capaz de prevenir este evento. Por otro lado, De Albuquerque et al.39 reportaron un caso clínico de un paciente diagnosticado con un absceso apical agudo y hepatitis autoinmune, medicado con inmunosupresores y bifosfonatos; quien recibió terapia endodóntica y a los tres años de seguimiento se pudo observar reparación del tejido óseo periapical.
El tratamiento endodóntico no quirúrgico es la terapéutica de elección cuando existe compromiso del órgano dentino-pulpar o de tejidos periodontales en pacientes bajo tratamiento con bifosfonatos. Sin embargo, se consideró que las lesiones periapicales persistentes, traumatismos de tejidos blandos, uso de anestésicos con vasoconstrictor, procedimientos endodónticos regenerativos, sobreinstrumentación y sobreobturación son conducentes a la Osteonecrosis de los Maxilares asociada a bifosfonatos y se rechaza la extracción dental por ser el principal factor desencadenante de esta patología.