Introducción: Los terceros molares retenidos en una posición que compromete riesgos específicos por su ubicación anatómica, tienden a ser manejados conservatoriamente, en este caso presentado, se decide realizar la enucleación y, posteriormente la exodoncia. Cabe destacar que la aparición del quiste dentígero es frecuente, sin embargo, el tamaño de la lesión puede variar; tras la enucleación puede haber un defecto óseo considerable, y el tratamiento con regeneración ósea guiada permite la osteoconductividad. El objetivo es describir las consecuencias de las exodoncias de los terceros molares retenidos de manera tardía, como el desarrollo del quiste dentígero; que es común en este tipo de casos que se presenta en este artículo. Así mismo, describir la regeneración ósea guiada como una opción cuando existe perdida significativa de hueso alveolar. Reporte de caso: Se presenta un caso de un tercer molar retenido con un compromiso del nervio dentario inferior y a su vez presentando una lesión quística en corono-distal, el riesgo a una lesión del nervio es alta; y el defecto óseo post enucleación es amplia, por lo tanto, la opción con fibrina rica en plaqueta es viable para la formación del nuevo hueso. Conclusión: Por lo tanto, con este trabajo se afirma la importancia de las indicaciones de laboratorio, imagen radiográfica adecuada, protocolo de seguimiento post operatorio; la primera para analizar el abordaje adecuado, y observar los posibles riesgos sobre todo con el nervio dentario inferior; la segunda evidenciar la viabilidad de la regeneración ósea del paciente, y observar la zona regenerada donde se encontraba la lesión quística.
Palabras clave: Tercer molar retenido, quiste dentígero, regeneración ósea guiada, nervio dentario inferior.
Introduction: Third molars retained in a position that involves specific risks due to their anatomical location, to be managed conservatively, in this case presented, it was decided to perform the enucleation and, later the extraction. It should be noted that the appearance of the dentigerous cyst is frequent, however, the size of the lesion can vary; post-enucleation, there may be a significant bone defect, and treatment with guided bone regeneration allows for osteoconductivity. The objective is to describe the consequences of late-retained third molar extractions, such as the development of a dentigerous cyst; that is common in these types of cases that is presented in this article. Likewise, describe guided bone regeneration as an option when there is significant loss of alveolar bone. Case report: we present a case of a retained third molar with compromise of the inferior dental nerve and, in turn, presenting a cystic lesion in the coronal-distal region, the risk of a nerve lesion is high; and the pots-enucleation bone defect is extensive, therefore, the option with platelet-rich fibrin is viable for the formation of new bone. Conclusion: Therefore, this research affirms the importance of laboratory indications, adequate radiographic image, post-operative follow-up protocol; the first to analyze the appropriate approach, and observe the possible risk, especially with the lower dental nerve; the second to show the viability of the patient´s bone regeneration, and to observe the regenerated area where the cystic lesion was located.
Key words: Retained third molar, dentigerous cyst, guided bone regeneration, lower dental nerve.
AUTOR DE CORRESPONDENCIA: Arehana C. Herrera S. Valencia, Edo. Carabobo. [email protected].
El término regeneración puede parecer una expresión usada frecuentemente, pero esto es inversamente proporcional a su filogenia evolutiva, siendo el hueso el único tejido en constante renovación que posee integra su capacidad de regenerar. Sin embargo, dependiendo del tipo de defecto y los factores causales de las lesiones óseas, existen situaciones en las cuales la regeneración ósea puede verse truncada, por lo tanto, se debe pensar en un tratamiento que estimule una correcta reposición del tejido. El tratamiento de regeneración ósea guiada (ROG) se basa en la aplicación de una membrana que tiene función como barrera, para cubrir un defecto óseo. Por lo tanto, esta membrana protege los defectos óseos de la invasión por el crecimiento de las células del tejido blando, de tal manera que las células osteoprogenitoras puedan desarrollar hueso, sin ser inhibidas1-2-3. La invaginación o el crecimiento de los tejidos blandos en el interior del defecto, puede impedir la osteogénesis en dicho defecto o zona a regenerar4.
El principio fundamental es lograr la regeneración ósea. Por lo tanto, se entiende que mientras menor es el número de paredes óseas, mayor será la necesidad de emplear biomateriales osteoinductivos1 para una regeneración ósea exitosa, y el defecto óseo debe aislarse de los tejidos blandos permitiendo que el hueso crezca; demorando un mínimo de 4 a 6 semanas5.
La penetración del hueso heterólogo de origen bovino en la estructura del injerto, viene favorecida por la red porosa en el interior de los cristales; dando lugar a un nuevo tejido de densidad mayor con relación a otros biomateriales y al hueso autólogo. El remodelado de este tipo de hueso se presenta en tres fases, en la fase inicial, las partículas se integran al hueso circundante; posteriormente ocurre la reabsorción por actividad osteoclástica y, por último, tiene lugar la neoformación ósea, donde los osteoblastos sustituyen las partículas del material con hueso laminar denso1.
La regeneración de los tejidos duros y blandos tiene lugar mediante un complejo de eventos a nivel celular y molecular que son regulados por proteínas de señal; así mismo, las plaquetas juegan un papel capital y decisivo2-6-7. Al realizar procedimientos de regeneración, se debe tener en cuenta, que una membrana debe ser lo suficientemente rígida y biocompatible para evitar la penetración de tejidos blandos, es decir, puede ocurrir un colapso en el área de regeneración5-8. Las membranas de pericardio son un sistema de barrera utilizado tanto para regeneración ósea como para regeneración tisular, debido a su fácil manejo y su gran adaptación a la morfología de los defectos9-10.
La fibrina rica en plaquetas (PRF) fue desarrollada en Francia por Choukroun, 2001; es definida como un concentrado plaquetario de segunda generación ampliamente utilizado para acelerar la cicatrización de tejidos blandos y duros. Presentando como ventajas sobre el plasma rico en plaquetas (PRP), la facilidad de su preparación, ya que en la técnica del PRF no requiere de anticoagulante, trombina bovina, ni ningún otro agente gelificante o manejo bioquímico11-12-13-14. Los leucocitos parecen influenciar fuertemente en la liberación de factores de crecimiento, en la regulación inmune, en las actividades antiinfecciosas y remodelación de la matriz durante la cicatrización11-15-16-17-18. La principal ventaja es que se emplea la sangre del paciente, lo que reduce las posibles reacciones inmunes de rechazo y la transmisión de enfermedades por vía parenteral19-20. Los coágulos de PRF fabricados a velocidades y tiempos de centrifugación más bajos mejoran la liberación del factor de crecimiento, optimiza el comportamiento de las células debido al mayor contenido celular y la acumulación del factor de crecimiento21.
Es por ello que se seleccionó este método como parte del procedimiento post enucleación del quiste dentígero, ya que, para ubicar la lesión y la unidad dentaria, se realizó remoción de la tabla vestibular que cubre la patología. Finalmente se colocó una rafia de polipropileno 5-0, con el fin de evitar la adherencia de restos de exudados o alimentarios.
El quiste dentigero, es frecuente entre los quistes odontogénicos de desarrollo, comúnmente está alrededor de un diente incluido, sobre todo en terceros molares inferiores, como es en el caso presentado22.
El tratamiento por lo general es quirúrgico, mediante la enucleación del quiste, cuando este es de menor tamaño; mientras que las lesiones más grandes, debe considerarse como primera opción, la descompresión para reducir el tamaño del defecto óseo, enucleación y extracción del diente22. Es importante destacar que la disposición del epitelio del quiste dentígero puede propiciar proliferación neoplásica, de allí la importancia de la remoción quirúrgica del mismo23.
El objetivo de este trabajo es describir las consecuencias de las exodoncias de manera tardía de terceros molares retenidos, como el desarrollo del quiste dentígero, que es común en este tipo de casos que se presenta en este artículo. Así mismo, describir la regeneración ósea guiada como una opción cuando existe perdida significativa de hueso alveolar, o por algún procedimiento clínico ético, en la cavidad bucal, debe considerarse la regeneración del defecto.
En el reporte de caso que presentamos consideramos importante la regeneración ósea guiada, teniendo en cuenta el defecto óseo y el nivel de la mucosa donde pudiera quedar post operatoriamente comprometiendo periodontalmente la unidad dentaria 47.
Paciente masculino de 37 años de edad, natural y procedente de Valencia Estado Carabobo, quien refiere inicio de enfermedad actual (IEA) el 13 de junio del 2019; presentando odontalgia, en la hemiarcada inferior izquierda, con una intensidad moderada, de forma palpitante y opresiva; paciente describe no distinguir cuando comienza alguna de las dos características, sino que sucede al mismo tiempo; irradiándose hacia la hemicara izquierda, zonas que rodea el globo ocular, conducto auditivo externo y región temporal de la misma zona. Señalando así, que sucede cuando presenta un día con estrés, el dolor es constante durante las 24 horas, solo se atenúa con analgésico, acetaminofén de 500 mg tabletas, y crioterapia. Explica que en horas de la madrugada se agrava el dolor. Refiere presentar desde el 13 de junio del 2019, en la hemiarcada inferior derecha de forma moderada, ligera parestesia, aparece y se atenúa espontáneamente; de forma inconstante.
En la anamnesis el paciente refiere ser hipertenso no controlado desde hace 3 años aproximadamente, y que fue diagnosticado con hipertensión arterial hace 15 años, refiriendo así alergia a los medicamentos con penicilina, sin propedéutica clínica. Presenta dolor de cabeza constante desde la fecha indicada del IEA, otalgia del lado izquierdo. Niega tomar antibióticos, solo se auto prescribe analgésicos cuando el dolor le impide hacer sus actividades profesionales; realiza actividad deportiva de alta intensidad.
Refiere sentir que sus dientes se mueven, niega anestesia local en la cavidad bucal, tiene odontalgia en el sector postero inferior izquierdo, refiere onicofagia solo en días con estrés, refiere tener actividad laboral bastante demandante, niega nicotina desde hace 4 años aproximadamente.
Al examen clínico se evidencia apertura bucal de 4 cm; se evidencia ortodoncia, paciente refiere tener alta, por parte de la ortodoncista, solo faltaba realizar la exodoncia de los terceros molares, el cual decidió postergar, sin continuar los controles con la especialista durante 1 año y 7 meses aproximadamente.
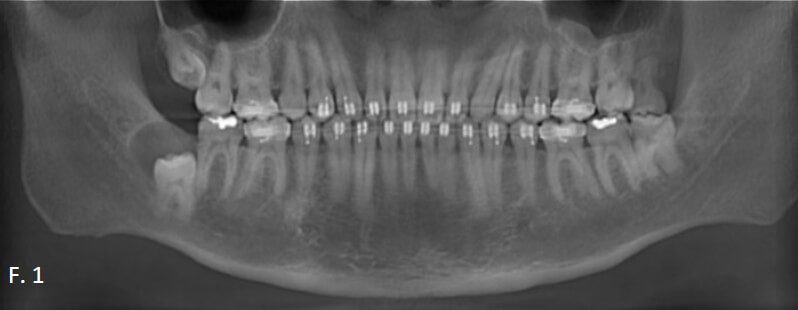
Paciente entrega imagen radiológica extraoral; ortopantomografía, en el cual se evidencia unidades dentarias retenidas, y otras en oclusión; ubicada según Pell y Gregory, 18 III B, 28 I A, 38 III A (figura 1). En la unidad dentaria 48 ubicada según Pell y Gregory clase III / posición C, se evidencia una imagen unilocular, redondeada, 1 cm de diámetro aproximadamente, radiolúcido con bordes definidos radiopaco; envolviendo la corona en la zona distal y oclusal. Las raíces de la unidad dentaria 48, compromete al nervio dentario inferior, el cual requiere imagen tomográfica de tipo Cone Beam, para determinar la vía del nervio dentario inferior, en relación con la imagen unilocular y las raíces de la pieza dental 48. Se evidencia imagen de menor tamaño, radiolúcida con bordes radiopacos en distal de la corana de la unidad dentaria 38, en apical de la misma unidad dentaria, se evidencia imagen radiolúcida poco definida con bordes irregulares. La evaluación radiográfica por imágenes multi-planos como las tomografías computarizadas, puede facilitar el diagnostico presuntivo y el aboradaje26.
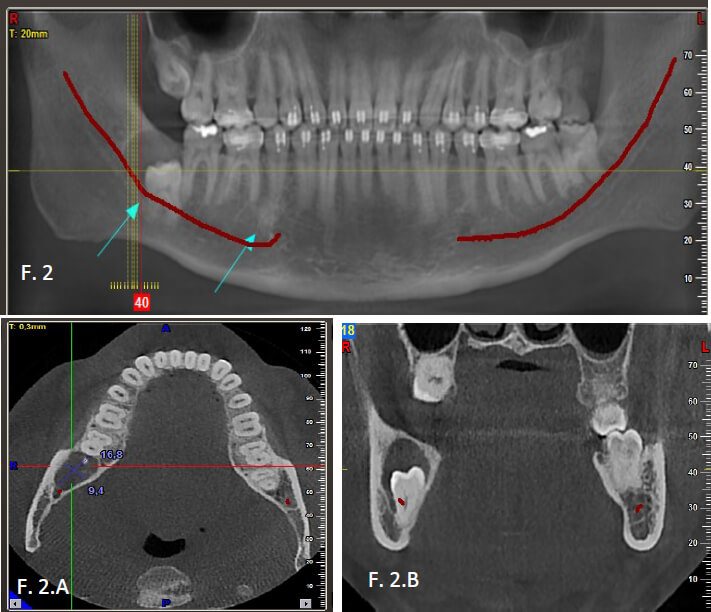
En fecha, del 02 de julio del 2019 se recibe tomografía volumétrica (figura 2); en donde se evidencia, ventana de tejido duro con cortes axial (figura 2.A), coronal (figura 2.B), sagital, e imagen 3D de la unidad dentaria 48; en la zona ocluso-distal de la unidad dentaria presenta una imagen hipodensa, circunscrita, de halo definido, compatible con pérdida de hueso trabecular, sin deformar las tablas externas e internas; las rices de la unidad dentaria están próximas al nervio dentario inferior. Confirmando la imagen unilocular observada en la ortopantomografía; cabe destacar que en los cortes que se usa con el fin de una impresión diagnóstica, no se evidencia expansión de la cortical externa e interna.
Para la recolección de los datos se usaron los siguientes formatos, ficha de historia clínica, consentimiento informado exclusivo: extracción de terceros molares, consentimiento informado exclusivo de regeneración ósea guiada, consentimiento informado exclusivo referente a la investigación, explicando y dejando por escrito que, como paciente y como participante de una investigación está en derecho de conocer los beneficios, objetivos y riesgo del procedimiento, también está en conocimiento que se retirara un órgano dental, remoción de una lesión quística para su estudio histopatológico, resguardando su identidad, cumpliendo con el rigor bioético de investigación con seres humanos, y principios bioéticos de los deberes y derechos del paciente, UNESCO 2009, obteniendo la autorización de forma voluntaria; biometría hemática completa, tiempo de protombina y tiempo de tromboplastina parcial; se envió: matriz de diagnósticos diferenciales, hoja de biopsia, observación de aspectos clínicos en el tratamiento, formato del post-operatorio.
En consulta, se comenta claramente los riesgos del procedimiento quirúrgico y sus complicaciones post operatorias. Se espera un compromiso del nervio dentario inferior por contacto radicular de unidad dentaria 48. Previo acto quirúrgico se realiza la medición de la tensión arterial (120/80 mmHg), y se verifican los exámenes de laboratorios: hemoglobina 16 g/dl, hematocrito 45 %, eritrocito 4.8 (x106) / μL, hemoglobina corpuscular media 30 pg, concentración de hemoglobina corpuscular Media 34,4 g/dl, volumen corpuscular medio 95 fl, leucocitos 6.500 x 103/ ml, plaquetas 330.000 x mm3, tiempo de protrombina 13 seg, tiempo de tromboplastina parcial 60 seg.
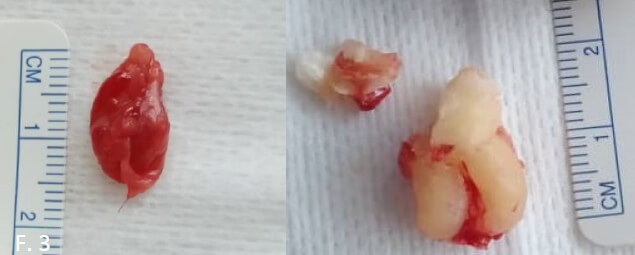
Previa asepsia y antisepsia, se realiza técnica anestésica del nervio dentario inferior derecho, con anestesia de vasoconstricción 1:80.000, se realiza incisión triangular, desperiostización, ostectomía. Se evidencia un fragmento de tejido blando, de color grisáceo, de forma irregular, de consistencia blanda. Al momento de la remoción del fragmento, se observa un líquido de color pardo, viscoso. El fragmento enviado mide 1.6 cm de largo x 1 cm de ancho aproximadamente. Se desprende la fracción encontrada alrededor de la corona de la unidad dentaria 48. Se realiza osteotomía, luxación, odontosección, y avulsión dentaria (figura 3).
Previamente se realizó venopunción, obteniendo 20 cc de contenido hemático, el cual fue distribuido en tubos de vidrio tapa roja sin anticoagulantes, de 10 ml, implementando la técnica Choukroun, Según el protocolo PRF, en una centrifugadora de mesa convencional a 3.000 revoluciones por minuto durante 10 minutos. El sobrenadante representa plasma acelular, o plasma pobre en plaquetas (PPP), el exudado resultante de coágulo PRF corresponde a la solución atrapada en las mallas de fibrina. Para colectarlo, se colocó los coágulos PRF en un bowl de metal estéril durante aproximadamente 10 minutos, así liberan lentamente el suero contenido en el mismo. El suero se combinó con matriz ósea porcina. La membrana de pericardio porcino, se hidrato durante 15 minutos con PPP.
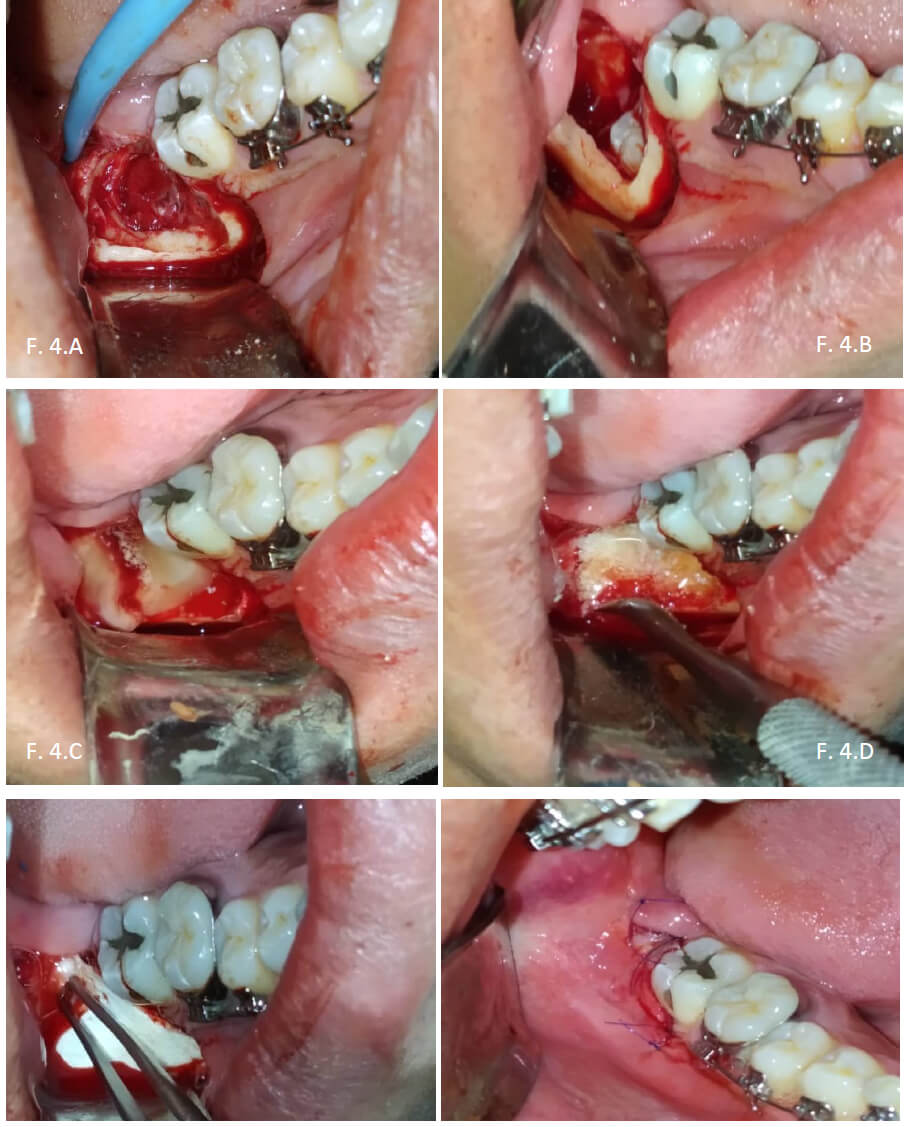
La matriz ósea porcina se coloca con instrumental estéril. Asegurando un óptimo contacto entre el relleno óseo y el hueso receptor, así asegurar una correcta osteoconducción. Ubicamos la membrana de pericardio porcino a 2 mm fuera de las dimensiones del defecto, impidiendo un crecimiento lateral del tejido conjuntivo. Reposicionamos los tejidos cubriendo la membrana con el colgajo del mucoperiostio, se realiza rafia con polipropileno 5-0 (figura 4). Se entrega por escrito las recomendaciones post operatorias y modo de higiene al paciente.
La muestra patológica se coloca en solución de formol al 10 % y es enviada al patólogo bucomaxilofacial. En 8 días se realiza retiro de los puntos simples de sutura. Se indica radiografía control en la zona de la unidad dentaria 48 a los 21 días y al cumplir 3 meses de post operatorio.
Transcurrido los 8 días de post operatorio se realiza retiro de rafia, evidenciando tejido en posición. Evaluando así nuevamente la sensibilidad y la parte motora del V3. Paciente refiere sentir y realizar los movimientos con comodidad.
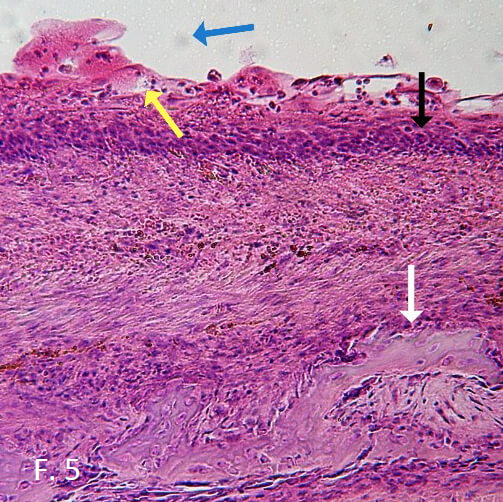
El resultado anatomopatológico de la biopsia realizada, mostró que se trata de un quiste dentigero, este representa entre el 33,2%-66,8% de los quistes odontogénicos28. Descripción microscópica: En las secciones histológicas estudiadas se identifica una lesión quística que se encuentra revestida por un epitelio plano estratificado similar al epitelio reducido del esmalte. La capsula de la lesión se encuentra conformada por haces de colágeno maduro, dispuestos al azar y fibroblastos entremezclados de características normales (Figura 5).
A los cincuenta y tres días se toma radiografía periapical de la zona donde se ubicaba la unidad dentaria 48. Se evidencia en el proceso alveolar, formación de hueso esponjoso en los tabiques interradicular, cerca del área de contacto entre el ápice de la unidad dentaria y el nervio dentario inferior; observando hueso compacto en el área interdentaria y obteniendo hueso alveolar y cresta alveolar horizontal (figura 6).
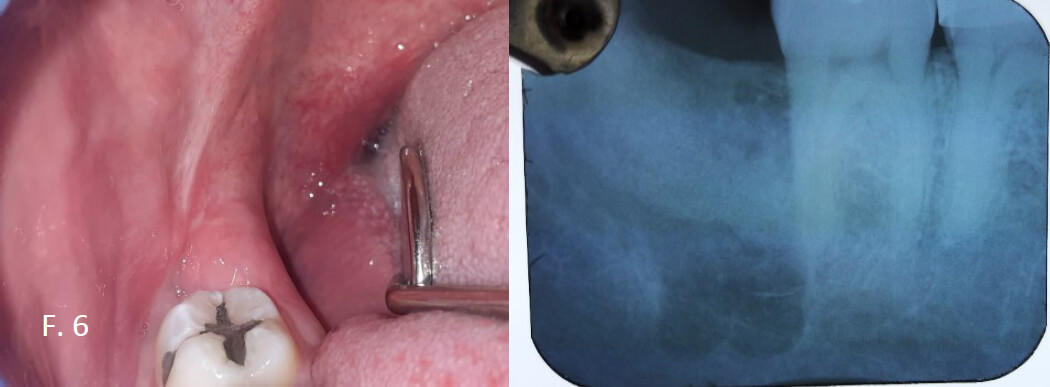
A la exploración clínica de sensibilidad dentaria, se realiza percusión horizontal y vertical, frio y calor, en unidad dentaria 47, dando como resultado negativo. Se evalúa la sensibilidad y la parte motora del V3. Paciente refiere sentir y realizar los movimientos con comodidad. Nos describe sentir ligera molestia en la zona postero inferior derecha, solo cuando levanta un peso exagerado en su actividad física de alto rendimiento.
Los terceros molares retenidas e impactados pueden estar asociadas con cambios patológicos, como pericoronitis, reabsorción radicular y caries de los segundos molares, gingivitis, periodontitis, bolsas periodontales, así como el desarrollo de quistes y tumores29-30. Por estas razones, se debe pensar en realizar las exodoncias pertinentes, ya sea, que se hallan observado esas unidades dentarias retenidas e impactadas como un hallazgo radiográfico o antes de iniciar un tratamiento ortodóntico, así lo plantean Hossein Ghaeminia y colaboradores en su artículo donde proponen realizar la remoción quirúrgica de los terceros molares impactados sin enfermedad asintomática, con el fin de prevenir daños en las estructuras adyacentes como el segundo molar o el nervio alveolar inferior29. En el estudio de corte de Ya-Wei Chen y colaboradores apoyan que la intervención quirúrgica debe considerarse en terceros molares sobre todo los que están impactados con riesgo a presentar gingivitis o pericoronitis para reducir la aparición de osteítis alveolar post exodoncia31. Por otra parte, Naveed Iqbal y colaboradores, en su estudio comentan que la extracción de terceros molares impactados y retenidos pueden estar asociado a una alta tasa de problemas de la articulación tempormandibular (ATM) y parestesia nerviosa, prefiriendo la observación de esta pieza dental, clínica y radiográfica, así mismo, alegan que la retención de los terceros molares pueden tener una incidencia baja de caries en la superficie distal del segundo molar, Sin embargo, aluden que, para aquellos profesionales que desean la extracción de esto molares es preferible realizar un seguimiento radiográfico temprano para observar el desarrollo del mismo y planificar la extracción profiláctica de ser necesario30-32.
Con respecto a las complicaciones anteriormente planteadas, sobre todo en la prevalencia de quiste y tumores relacionados con terceros molares impactados, es importante considerar la extracción profiláctica, ya que el riesgo de esta lesión justifica el procedimiento. En este artículo se presenta la remoción quirúrgica del quiste; realizando la enucleación o técnica de parsch II, considerando que es la técnica más eficaz, se ejecuta la excisión total del tejido patológico, disminuyendo posibilidades de recurrencia y de malignidad, no se consideró en primera opción la marzupialización o técnica de parsch I, que es una técnica en la que se tendría que realizar dos tiempos quirúrgicos, y esperar los posibles resultados de dicha marzupialización, luego realizar la extracción del tercer molar debido a la sintomatología que puede llegar a presentar, como lo describe Albarrán y colaboradores; es por esto que se tomó la técnica idónea para el caso, realizando la enucleación22-33. La investigación de Sindi Amal señala que la enucleación es la mejor opción en quistes dentígeros de menor tamaño ya que suele ser una opción curativa y la tasa de recurrencia es baja34.
Debido al defecto óseo post enucleación del quiste y el defecto periodontal distal del segundo molar por el tercer molar retenido y los procedimientos intraoperatorios, se ejecuta la ROG en el caso de este artículo; este procedimiento se basa en la regeneración de tejido óseo. El tratamiento puede estar basado solamente en el uso de injertos de hueso autólogo o en combinación con membranas; la escogencia de una de estas dos alternativas de tratamiento va a depender de la morfología del defecto óseo2-5-35.
El objetivo esperado de este factor de crecimiento combinado con hueso bovino y membrana, es acelerar la cicatrización de los tejidos blandos y óseos; mostrando en este estudio el buen resultado en los tejidos blandos, óseos y la rápida recuperación del paciente; como lo refiere Choukroun. En la que expresa la aplicabilidad de la técnica de regeneración ósea de forma práctica, eficaz, biocompatible14.
En el estudio de Nappe CE, cols; han indicado resultados comparables entre las membranas de colágeno y las membranas no reabsorbibles, mientras que la investigación de Turri A, cols; han sugerido que las membranas de colágeno pueden promover una mejor cicatrización y regeneración ósea. Un ejemplo es una membrana basada en colágeno derivada de la matriz extracelular (ECM) del intestino delgado porcino submucosa. Esta membrana consiste en aproximadamente 90% de colágeno (principalmente Tipo I), con pequeñas cantidades de glucosaminoglucanos, glucoproteínas y algunos factores de crecimiento2-4.
En la investigación de Yuan Zhang y colaboradores, refieren que en la actualidad se puede reducir el riesgo de defectos periodontales del segundo molar impactado y retenidos después de la extracción, tomando en cuenta elecciones razonables, como el diseño del colgajo, instrumentos para la extracción y el tipo de sutura34. Es por esto que la elección del material de sutura, como la seda, que es ampliamente usado en cirugía bucal, ya que es fácil a la manipulación y al ser de multifilamentos es poco probable que los nudos se desaten, la seda es bien tolerada por lo tejidos bucales; esta sutura absorbe liquido por fenómenos de capilaridad, provocando que el hilo se deforme y permite la migración de los gérmenes hacia el interior de la herida, en la actualidad es ampliamente usada por muchos cirujanos bucales; en el presente este material es tratado con materiales hidrófobos, así reducir los fenómenos antes descritos36. La elección de la sutura de polipropileno, es debido a que los materiales multifilamentos y trenzados producen una reacción inflamatoria mayor en la mucosa oral que las suturas monofilamentos, debido a las bacterias que se adhieren en los intersticios de las suturas trenzadas, formando así una biopelícula bacteriana, que puede favorecer al retraso de la cicatrización in situ de la mucosa bucal, conduciendo infección y complicación post operatoria36-37-38.
En el caso presentado, donde de forma tardía se realiza la extracción de terceros molares, para culminar el tratamiento ortodóntico, y evidenciándose en la radiografía panorámica, la aparición de una lesión; posterior al examen histológico, el diagnóstico definitivo es el quiste dentigero, aunque es benigno la no remoción del mismo puede generar una lesión más agresiva. La ROG permitió una pronta recuperación al paciente y favoreció la zona donde se realizó la enucleación y la exodoncia del tercer molar retenido, así mismo, beneficio el estado periodontal del segundo molar adyacente.
En busca de un protocolo ideal de PRF y sus derivados, en centrifugadoras convencionales, se observó en la investigación de este estudio que, existen diferencias con respecto a la fuerza gravitacional del centrifugado y el tiempo empleado para obtener el plasma rico en plaquetas, los tubos con o sin anticoagulantes, en ciertas revisiones y reportes de casos, no especificaron los laboratorios del paciente, esperamos que esta publicación pueda brindar un aporte a futuras publicaciones científicas.
Por lo tanto, se observaron buenos resultados con el paciente, tanto clínica e imagenológica; siempre se debe seguir un protocolo post operatorio entendible para el paciente, así, él pueda seguir en su hogar. Hubiera sido un mayor aporte realizar una comparación de casos de ROG con distintos materiales de regeneración, con diferentes protocolos en PRF, en tiempo, velocidad de centrifugación y comparar el efecto del uso de tubos con y sin aditivos.
A la Dra. Oxmerari Chirivella, cirujano plástico, reconstructivo estético, maxilofacial y quemaduras. por su supervisión general.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales. Siguiendo los principios éticos de la declaración de Helsinki en la investigación, y cumpliendo con el rigor bioético de investigación con seres humanos, y principios bioéticos de los deberes y derechos del paciente, UNESCO 2009.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos que identifiquen al paciente, siguiendo los protocolos bioéticos de su unidad evaluativa.
Derecho a la privacidad y consentimiento informado. Se obtuvo la aprobación voluntaria del paciente por medio de los consentimientos informados, para mostrar las imágenes del diagnóstico presuntivo, diagnostica definitivo y los datos de laboratorio, que se muestran en este artículo. Estos documentos obra en poder del autor de correspondencia.
Por cada autor, no hay conflicto de interés en este estudio.
Comisión operativa de bioética y bioseguridad, facultad de odontología, universidad de Carabobo; N° de control COBB/II-004-2020.