Recibido para Arbitraje: 19/11/2019
Aceptado para Publicación: 21/01/2020
La fluorosis dental representa un problema de salud pública por su aparición en aumento así como por la falta de conocimiento para un correcto diagnóstico y el tratamiento que debe ofrecerse. Se propone un diseño de historia clínica especial a través de una revisión bibliográfica para el diagnóstico de fluorosis dental que ayude al clínico además de la identificación de la anomalía dental, al diagnóstico específico y canalización de la intervención apropiada. Se realizó una búsqueda en varias bases de datos electrónicas como PubMed, MEDLINE, EBSCO, LILACS, EMBASE, SCiELO, COCHRANE; desde el año 1934 hasta el 2019. Los términos utilizados fueron en inglés y español: “dental fluorosis”, “classification”, “enamel dental defect” “fluoride”. Fluorosis dental, clasificación, defectos de esmalte y fluoruros. Se deben implementar medidas preventivas para evitar que su prevalencia siga en aumento, pero primero debe ser diagnosticada e identificada según zonas endémicas y relacionada según los factores socioeconómicos. Usar instrumentos de tipo diagnóstico que sean completos puede proveer al clínico de herramientas que ayuden a mejor este grave problema.
Palabras clave: fluorosis dental, clasificación, defectos de esmalte, fluoruros.
Dental fluorosis represents a public health problem due to its increasing appearance as well as the lack of knowledge for a correct diagnosis and the treatment to be offered. A special clinical history design through a literature review is proposed for the diagnosis of dental fluorosis that helps the clinician in addition to the identification of the dental anomaly, the specific diagnosis and channeling of the appropriate intervention. A search was made in several electronic databases such as PubMed, MEDLINE, EBSCO, LILACS, EMBASE, SCiELO, COCHRANE; from 1934 to 2019. The terms used were in english and spanish: "dental fluorosis", "classification", "enamel dental defect" "fluoride". Dental fluorosis, classification, enamel defects and fluorides. Preventive measures should be implemented to prevent its prevalence from increasing, but it must first be diagnosed and identified according to endemic areas and related according to socioeconomic factors. Using diagnostic instruments that are complete can provide the clinician with tools that help this serious problem better.
Key words: dental fluorosis, classification, enamel defects, fluorides.
Autor de correspondencia: Acosta de Camargo María Gabriela. [email protected]
Durante los últimos años, se ha demostrado un considerable interés en el esmalte moteado1. La fluorosis dental es una hipomineralización del esmalte que se caracteriza por una mayor porosidad de la superficie del esmalte sano debido al consumo excesivo de fluoruro durante el período de odontogénesis. Los defectos en la estructura del esmalte dental se distinguen por áreas hipocalcificadas con manchas de hipoplasia, que causan la pérdida de la estructura del esmalte al extenderse y pueden provocar la pérdida de la forma del diente.2
En la fluorosis leve, hay estrías opacas blancas en la superficie del esmalte, mientras que en casos más severos, las regiones porosas aumentan de tamaño, con picaduras en el esmalte y decoloración secundaria de la superficie del esmalte.3
Las líneas hipermineralizadas inducidas por flúor pueden formar barreras que impiden la difusión de proteínas e iones minerales en las capas subsuperficiales, lo que retrasa la biomineralización y provoca la retención de proteínas de la matriz del esmalte.4
En modelos in vitro e in vivo se ha observado que el F- en altas concentraciones y de forma sostenida, tiene efectos nocivos sobre los ameloblastos. Estos efectos deletéreos son proporcionales a las dosis de F- empleadas y tienen como consecuencia la disminución de la capacidad del ameloblasto para la síntesis y la secreción de proteínas, especialmente en la etapa de maduración. La susceptibilidad de esta etapa, puede deberse a las fluctuaciones de pH que experimentan los ameloblastos debido a la alta concentración de protones liberados durante la precipitación de cristales. Aunque se ha pensado en el F- como inhibidor directo de las proteasas MMP-20 y KLK-4 (como posible causa de la retención de proteínas), la evidencia disponible a la fecha descarta esa hipótesis. Por ahora, se conoce que el F- afecta la cinética de la biomineralización, disminuye la velocidad de la hidrólisis de las proteínas e interrumpe el proceso de eliminación de la matriz proteica, desencadenando la mineralización incompleta de los cristales de esmalte y dando origen al esmalte poroso característico de la fluorosis dental.5
En todo el mundo, aproximadamente 25 países tienen fluoración artificial del agua a niveles variables y alrededor de 435 millones de personas en todo el mundo reciben agua fluorada al nivel recomendado. 28 países tienen agua naturalmente fluorada, aunque en muchos de ellos el fluoruro está por encima del nivel seguro indicado. El nivel óptimo recomendado de flúor en el agua potable cambia de 0.7 a 1.2 mg / L según la temperatura del aire ambiente a una cantidad uniforme de 0.7 mg / L.6
Desde la década de 1950, los beneficios y riesgos del uso de agua fluorada se han debatido en todo el mundo. En el pasado, se consideraba que el fluoruro ingerido sistémicamente ejercería su efecto preventivo primario después de ser incorporado en el esmalte como fluorapatita, haciendo que el esmalte fuera más resistente al proceso de caries; sin embargo, ahora se reconoce que el efecto principal de la fluoración del agua es local y post eruptivo. Por otro lado, independientemente de la disminución de la caries reportada en todo el mundo, el beneficio anticaries de la fluoración del agua se sigue observando incluso en los países desarrollados. En cuanto a los riesgos, la fluoración del agua se considera un método comunitario aceptable para el suministro de fluoruro, porque el riesgo de desarrollar lesiones de fluorosis dental debido a la ingestión de fluoruro durante el período de formación del esmalte se ha considerado aceptable en comparación con los beneficios anticaries del fluoruro.7
La prevalencia de fluorosis dental depende de la zona geográfica estudiada; un estudio en México reporta una prevalencia de fluorosis de 56.3%, siendo 45% muy leve, 10% leve y 1.3% severa8. En la India un grupo de 64,3% de adolescentes fueron detectados con fluorosis dental; más del 50% tenía fluorosis severa o moderada según el índice de fluorosis de Dean y el índice de fluorosis comunitaria9. En Brasil, en un estudio de prevalencia diagnosticó fluorosis en 58,9% de niños; de estos, 44.4% con fluorosis muy leve, 11.9% con fluorosis leve, 2.4% con fluorosis moderada y 0.2% niños con fluorosis severa10. En Colombia se reporta una prevalencia de fluorosis dental fue 81%. El 46,4% tenían grados leves de fluorosis y el 8,8 % tenían grados severos11. En Chile la prevalencia de fluorosis dental fue 53,31%, y la severidad fue de tipo cuestionable, muy leve 31,36%, 42,6% y 22,4% de los casos, respectivamente12. En Venezuela son muy escasos y antiguos los reportes que se han hecho de fluorosis dental, aun cuando es una condición reportada en muchas zonas geográficas del país.13,15
Se ha encontrado que la severidad de la fluorosis dental está asociada al estado nutricional de los niños, al estar desnutridos, se exhiben formas más severas del defecto de esmalte16. Asimismo, si la madre tiene un nivel educativo más bajo y los niños son expuestos a varias fuentes de flúor, se reporta mayor prevalencia de fluorosis.17
Existen reportes que indican que las coloraciones antiestéticas debido a la fluorosis dental afectan a los adolescentes y sus relaciones psicosociales. La fluorosis dental más grave produce mayores preocupaciones estéticas relacionadas con el color de los dientes, especialmente al sonreír, ya que la apariencia afecta la autopercepción del individuo18 y la forma como se interrelaciona con los demás.
Para el manejo de la fluorosis dental es necesaria la implementación de instrumentos que faciliten el diagnóstico y su tratamiento. Al no tenerlos se limita el abordaje solo a los tratamientos. Al identificar los individuos con dicha condición y a su vez datos de los hábitos del paciente y valoración del grado de fluorosis dental, se puede tener un abordaje más asertivo, teniendo en cuenta las condiciones predisponentes de la enfermedad.
La historia clínica desempeña un papel fundamental en la calidad de la atención médica- estomatológica, es vital en la interrelación entre los diferentes niveles de atención. Los problemas en su confección, son atribuibles al desconocimiento de funciones, tipos, beneficios o perjuicios derivados de un contenido incompleto.19Se propone un diseño de historia clínica especial a través de una revisión bibliográfica para el diagnóstico de fluorosis dental que ayude al clínico además de la identificación de la anomalía dental, al diagnóstico específico y canalización de la intervención apropiada.
Se realizó una búsqueda en varias bases de datos electrónicas como PubMed, MEDLINE, EBSCO, LILACS, EMBASE, SCiELO, COCHRANE; desde el año 1934 hasta el 2019. Los términos utilizados en la búsqueda de la literatura fueron en inglés y español: “dental fluorosis”, “classification”, “enamel dental defect”. Fluorosis dental, clasificación y defectos de esmalte.
Después de la revisión se encontraron 360 artículos, de los cuales solo 50 cumplieron con los criterios de inclusión.
Para esta revisión de literatura los criterios de inclusión fueron: Guías clínicas, revisiones sistemáticas, metaanálisis, estudios observacionales longitudinales, estudios observacionales casos y control, estudios observacionales transeccionales y reportes de caso.
Un total de 50 artículos cumplieron con los criterios de inclusión, la mayoría de los últimos años.
Fecha: /___/___
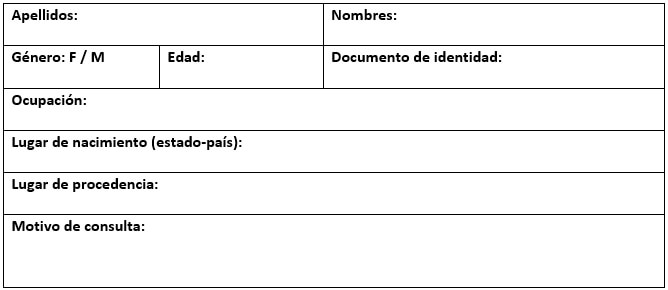
Marcar con X la casilla vacía a la cual se corresponda su estratificación
Profesión del jefe de familia:
Nivel de instrucción de la madre:

Principal fuente de ingresos familiares:

Condiciones de la vivienda:

Los resultados están representados por la sumatoria de la respuesta de cada uno de los ítems. Los resultados entre 4, 5 y 6 corresponden al estrato I, clase alta.
Los resultados entre 7, 8 y 9 corresponden al estrato II, clase media alta.
Los resultados entre 10, 11 y 12 corresponden al estrato III, clase media baja.
Los resultados entre 13, 14, 15 y 16 corresponden al estrato IV, clase obrera con pobreza relativa. Los resultados entre 17, 18, 19 y 20 corresponden al estrato V, pobreza crítica o estructurada.
Resultado: _______ puntos, equivalente al estrato social: I ( ) II ( ) III ( ) IV ( ) V ( )
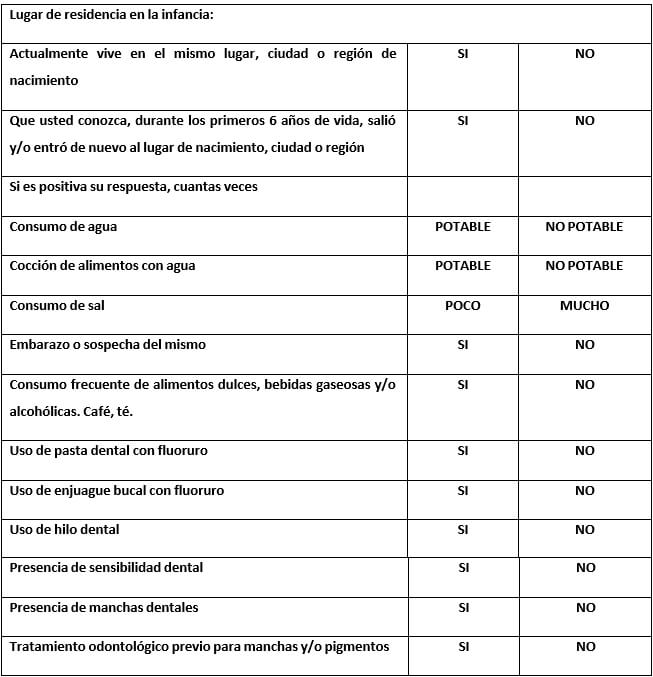






Este instrumento se basa en una recolección de datos que incluye hábitos del paciente, valoración del grado de fluorosis dental, diagnóstico y su tratamiento. Los datos son fáciles de recoger, evaluar y registrar en la práctica diaria. El procedimiento y las instrucciones para usar la historia clínica son sencillos para la identificación de individuos con fluorosis dental y abordar el diagnóstico/tratamiento. Una vez que se haya determinado clínicamente el nivel de afectación de los dientes, el profesional debe proporcionar tratamientos de acuerdo al diagnóstico y pronóstico obtenidos para mejorar el grado de compromiso estético y funcional del individuo.
El primer paso para el diagnóstico y tratamiento de la fluorosis dental es asignar al paciente en un criterio mediante la escala de Dean modificado22 y/o Thylstrup-Ferjeskov23. Esta evaluación se realiza en seis fases: en la primera se identifican los datos del paciente. En la segunda fase se realiza la anamnesis que recolecta antecedentes y hábitos. La tercera fase comprende el examen clínico por parte del profesional. En la cuarta fase se concreta el diagnóstico del individuo según la metodología descrita por la OMS24, la cual indica que para que una lesión sea considerada como fluorótica, esta debe ser bilateral y simétrica, pudiendo mostrar una estructura estriada horizontal a través del diente. En la quinta fase se establecerá el tratamiento de acuerdo al diagnóstico y pronóstico obtenido. En la sexta fase se describirán los resultados obtenidos del tratamiento realizado.
Nombres, apellidos, fecha de nacimiento, edad son muy importantes para saber qué tipo de tratamiento debe recibir el paciente, procedencia con finalidad de saber de dónde proviene ya que en ciertos estados de Venezuela, o partes del mundo la fluorosis dental es prevalente.
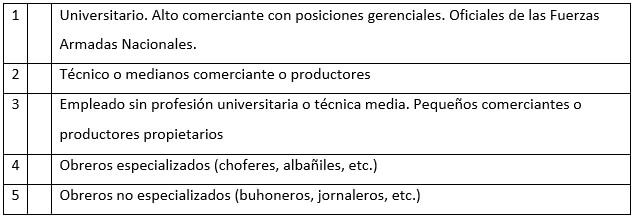
Estrato socioeconómico Método Graffar Méndez- Castellanos.20,21
Se emplea para clasificar a la población en estratos sociales. Considera 4 variables:
Emplea un escala tipo Likert del 1 al 5 (1 para muy bueno y 5 para muy malo). El puntaje obtenido en cada variable se suma y se obtiene un total, que puede ir desde 4 (clase alta) hasta 20 (pobreza crítica), de acuerdo a la siguiente escala:
Estrato I: clase alta (4 a 6 puntos).
Estrato II: clase media alta (7 a 9 puntos).
Estrato III: clase media media (10 a 12 puntos).
Estrato IV: pobreza relativa (13 a 16 puntos).
Estrato V: pobreza crítica (17 a 20 puntos).
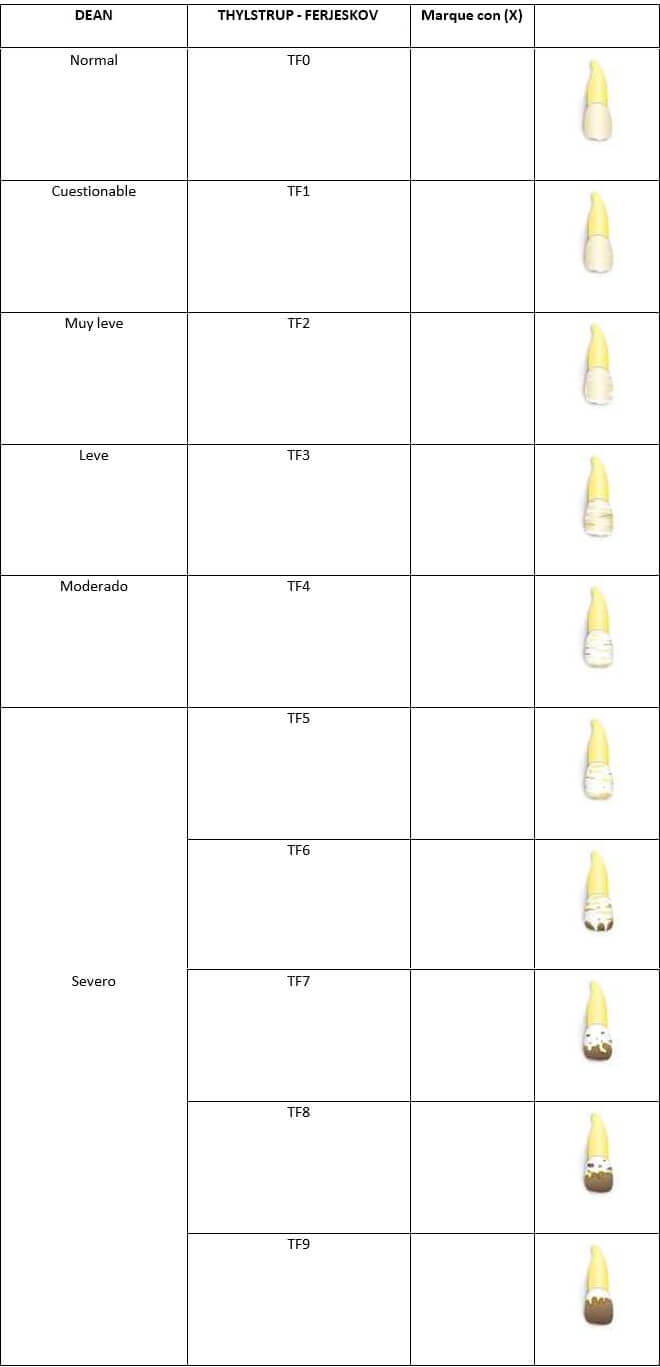
En cuanto al nivel de afectación del diente se clasifica utilizando el índice sugerido por Dean1 con los siguientes criterios:
Características clínicas del esmalte dental según Thylstrup A, Fejerskov1:
Alteración del esmalte que no compromete la estética.
Alteración del esmalte que no compromete la estética.
Existe la necesidad de hacer diagnósticos apropiados en los defectos de esmalte, ya que se ha encontrado una necesidad de ampliar conocimientos en esta área25 para mejorar el tratamiento disponible a pacientes comprometidos, que muchas veces están llenos de conocimientos errados y muy poca evidencia científica. Llegar a identificar condiciones patológicas de este tipo no es tarea fácil. El diagnóstico clínico requiere de ambos aspectos de la lógica, el análisis y la síntesis, a mayor complejidad del problema clínico, más importante es el enfoque lógico.26
Actualmente se usa una amplia variedad de definiciones para describir los defectos de desarrollo del esmalte27. Algunos son términos clínicos descriptivos simples y otros están relacionados con el agente causal o la histopatología del defecto. Existe cierta confusión sobre el tipo de índice más apropiado para medir los defectos del esmalte debido a la ingestión de flúor (fluorosis dental). Esto se debe principalmente a las dificultades que algunos investigadores tienen para distinguir entre los defectos de origen fluoruro y no fluoruro. Este problema ha resultado en el desarrollo de índices específicos de fluorosis e índices puramente descriptivos.28
Leiva et al. confeccionaron una historia clínica especial por la necesidad de abarcar todos los factores concluyentes para determinar el plan de tratamiento para un paciente con fisura, recolectando información clave como el análisis profundo con la presencia de anomalías del paciente y/o familiares, la exposición a factores químicos-físicos-biológicos durante el embarazo y una clasificación propia para el diagnóstico certero de fisuras labio palatinas29. Si se facilitan documentos como este donde se guíe al odontólogo al correcto diagnóstico se evitan fracasos en confusiones por apariencias parecidas.
Fue necesario incluir factores socioeconómicos en la historia clínica ya que se ha encontrado asociación entre bajo estrato y mayor prevalencia de fluorosis. La mala calidad del agua y la desnutrición son factores importantes que afectan la salud de muchas comunidades en los países en desarrollo. En México según un estudio los niños con baja estatura para la edad tenían más probabilidades de tener fluorosis dental en las categorías de TFI que afectan toda la superficie del diente. Los resultados sugirieron que las subpoblaciones con desnutrición crónica son más susceptibles a la fluorosis dental30. También en Uruguay se encontraron diferencias significativas en la prevalencia de fluorosis dental en relación con el lugar de residencia y el nivel socioeconómico31. Un estudio reciente de defectos de esmalte (DDE) encontró resultados muy interesantes, entre los que se destaca que los factores asociados con la mayor aparición de los mismos está no tener seguro de salud y pertenecer a una familia pobre. Los niños en situación de vulnerabilidad económica tienen mayor riesgo de presentar DDE de origen extrauterino y la lactancia materna fue un factor de protección.32
Las autopercepciones de la fluorosis dental afectan a los adolescentes de manera que los adolescentes con un nivel medio tienen más percepciones negativas que aquellos con un nivel bajo. Dichas percepciones aumentan a medida que aumenta la gravedad del defecto. Dada la falta de conocimiento sobre la influencia de este trastorno a nivel dental en los jóvenes y dado que esta etapa de la vida le da gran importancia a la apariencia, comprender el grado de fluorosis dental y asociarla con la autopercepción en adolescentes en áreas con diferentes estados socioeconómicos es de gran ayuda para este grupo etáreo.18
Existe un impacto psicosocial ya reportado en pacientes con otros defectos de esmalte33-36 donde se sabe que al momento en que se interviene odontológicamente, mejoran su autopercepción37 y además su calidad de vida38. En un estudio hecho entre niños con defectos de esmalte se encontró que los sujetos tenían emociones negativas al percibir su imagen corporal, lo que probablemente indicaría que tienen dificultades para formar sus valores y componentes relacionados con la autoestima de una manera inadecuada.39
Los defectos del esmalte son variados y poseen características comunes que pueden ser confundidas fácilmente. La Amelogénesis imperfecta40, la Hipomineralización Molar-Incisivo41, las hipoplasias aisladas42 pueden ser confundidas con fluorosis dental y si el tratamiento aplicado es errado, muchas veces las consecuencias son irreversibles. Se necesita una mejor capacitación y calibración sobre la capacidad de los clínicos para identificar los diferentes tipos de defectos de desarrollo del esmalte.43
Las interconsultas por alteraciones sistémicas44,45 asociadas según el caso, son clave en el diagnóstico integral del paciente y el clínico capacitado puede lograr brindar una atención completa al paciente cuando conoce realmente los defectos de esmalte46-47, desde su patogenia hasta su tratamiento.
Se ha reportado que tratamientos con microabrasión han mejorado la calidad de vida en individuos que viven en áreas endémicas de fluorosis en Brasil, independientemente de la adición de blanqueamiento en el hogar48. Sin embargo, se han propuesto ambos protocolos para la disminución de manchas en fluorosis, tanto microabrasión como blanqueamiento casero.49
Clínicamente, los defectos del desarrollo del esmalte a menudo presentan problemas de decoloración y estética, sensibilidad dental, susceptibilidad a caries, desgaste y erosión. A pesar de los grandes avances en el conocimiento científico con respecto a las causas de los defectos del esmalte y la dentina, se requiere más investigación para traducir el conocimiento adquirido en la investigación de las ciencias básicas al diagnóstico clínico preciso y al tratamiento exitoso de los defectos.50
Se espera que futuras investigaciones, orientadas al estudio de la patogénesis de la fluorosis dental, aporten evidencia al estudio de las concentraciones de fluoruro biológicamente relevantes (por ejemplo, fluoruro en plasma de habitantes de zonas endémicas de fluorosis), para así homologarlas a estudios in vivo e in vitro. Es importante, además, bajo dichas concentraciones, realizar estudios sobre otros efectos del F- sobre la fisiología celular y la cinética de la biomineralización in vitro que permitan dilucidar por completo los mecanismos que conllevan al defecto y replicar estudios que — ante la evidencia contradictoria— confirmen si efectivamente hay o no retención de proteínas en el esmalte con fluorosis5. Estudiar aspectos como factores de riesgo, ingestión de fluoruros según zonas y según edades51,52 puede seguir ayudando a dilucidar etiologías y aplicación de medidas terapéuticas.
La fluorosis dental representa un grave problema de salud pública, poco diagnosticado, por falta de conocimiento y peor aún confundido con enfermedades como la caries dental. Se deben implementar medidas preventivas para evitar que su prevalencia siga en aumento, pero primero debe ser diagnosticada e identificada según zonas endémicas y relacionada según los factores socioeconómicos. Usar instrumentos de tipo diagnóstico que sean completos puede proveer al clínico de herramientas que ayuden a mejor este grave problema. El hecho de hacer diagnósticos de las causas que originaron el problema, como factores socioeconómicos puede ayudar a futuras intervenciones. Al hacer el análisis integral del paciente con fluorosis dental, podrían establecerse parámetros que sean útiles en la canalización de los tratamientos, que no sólo deben incluir la parte médica y dental, sino también la psicológica.